L’enjeu des données de santé (2) : quand les panels de Cegedim servent à informer les médecins et à améliorer les logiciels
Après les données de prescriptions de Vidal, il est intéressant de mieux connaitre l’utilisation des données recueillies par les logiciels Cegedim équipés de la banque Claude Bernard (BCB) de sa filiale RESIP, dans le cadre de contrats spécifiques avec certains médecins. Entretien croisé avec Dany Huppenoire, directeur général de CLM (Cegedim Logiciels Médicaux) et Christophe Descamps, directeur de RESIP (en ajoutant quelques communiqués de presse de Cegedim).
Du temps où il n’était pas encore question d’Health Data Hub, la question des données de santé était chez Cegedim un sujet sensible. Un serpent de mer aussi qui ressortait de temps à autre dans la presse sur le thème : patients, on vend vos données.
Pourtant, la situation a toujours été très claire : au-delà des données clients (nom, coordonnées etc..) utiles à la gestion, soumises aujourd’hui au RGPD, aucune donnée n’est recueillie par la BCB lors de la prescription, souligne Christophe Descamps, ni par les logiciels CLM, excepté dans le cadre d’un contrat spécifique.
Le recueil de données de santé anonymisées sur les serveurs certifiés HDS (Hebergeur de données de santé) du groupe font depuis les origines (il y a une vingtaine d’années) l’objet d’un contrat entre les professionnels de santé volontaires et la société qui les équipe en logiciels.
Environ 3200 à 3300 médecins, généralistes et spécialistes (une dizaine de spécialités) participent ainsi à des panels où des données anonymisées vont faire l’objet d’études longitudinales de nature épidémiologiques et médico-économiques déclarées et autorisées par la CNIL.
Le patient en est averti par affichage dans la salle d’attente. Il s'agit d'une option au contrat annuel d’abonnement (reconductible par tacite reconduction), proposée à certains médecins équipés de Crossway ou du logiciel en ligne MLM qui remplissent les conditions des panels.
Le médecin reçoit en échange de ce service (il doit coder certains items et suivre des référentiels) une réduction de 25 à 30 % sur son abonnement. Il est indiqué sur le contrat la nature des données récoltées : antécédents, allergies, prescriptions, résultats de biologie.Des données pour informer et améliorer les logiciels
C’est une autre entité de Cegedim, GERS Data qui dispose de ses propres data scientist et va contribuer, par ses études, à l’information des médecins et à l’amélioration de leurs logiciels.
Un retour d’information est en effet fourni aux médecins des panels sous forme de tableau de bord sur leurs prescriptions, les diagnostiques posés, les maladies chroniques suivies, etc. replacé dans l’activité de l’ensemble de leur panel.
Par ailleurs, CLM demande à GERS Data des statistiques sur les examens les plus prescrits, les posologies les plus utilisés etc. ce qui permet d’améliorer l’ergonomie et la pertinence des logiciels.
L’arrivée des techniques d’intelligence artificielle avec des algorithmes de plus en plus précis laisse entrevoir de nouvelles études pour la détection des maladies rares en recherchant les signes précoces. « Cela aura un effet sur la prise en charge dans nos logiciels, car l’on pourra avertir le médecin en présence de signes avant-coureurs » résume Dany Huppenoire, directeur général de CLM.Des données pour des études en collaboration ou en accès gratuit
Quittons CLM et la BCB pour plonger dans les activités Data du groupe Cegedim.
Les données collectées ne sont pas analysées en temps réel mais font l’objet d’études a posteriori. Elles peuvent être fournies à des tiers dans le cadre de contrat de collaboration . Ainsi Cegedim et Sanofi ont contracté en mai dernier autour de la fourniture des données en vie réelle de la base de données THIN. The Health Improvment Network) porte sur plusieurs millions d’individus en France, au Royaume uni en Espagne , Belgique et Roumanie. C’est alors aux équipes de Sanofi de mettre les technologies de l’intelligence artificielle au service de l’amélioration de la prise en charge.
La base THIN est déjà à l’origine de plus de 600 publications dans le monde, notamment dans sa version britannique.
Soucieux de contribuer à l’Open Data, Cegedim , via sa filiale GERS Data a ouvert cette base gratuitement aux chercheurs dont les projets ne sont pas sponsorisés. Ainsi l’été dernier, des travaux portant sur « l’analyse des stratégies de diagnostic du syndrome de Gougerot Sjögren en France en médecine de ville » ou sur « l’évaluation du suivi des recommandations de prise en charge des infections urinaires en médecine de ville en France » ont fait l’objet de présentation dans des congrès, comme l’annonce Cegedim dans un communiqué.
A côté de la fourniture de données les Data Scientists de GERS Data effectuent des études à la demande de ses clients : industrie pharmaceutique, assureurs, institutions et pouvoirs publics comme la CNAMTS, le ministère de la santé, les sociétés d’études publics.
La disponibilité des données du Health Data Hub national n’enlève pas la pertinence des observatoires Cegedim qui a d’ailleurs participé aux discussions concernant la mise en place de la plate-forme de données voulue par le gouvernement. Anonymisées, les données de consultation permettent de suivre un patient dans le temps, s’il garde le même médecin, car patient et médecin reçoivent un numéro. Précisons qu’un panel se renouvelle au rythme de 5% par an et qu’un panéliste ne sait pas si ses données seront utilisées ou mises en réserve.Pour la partie études voir https://cegedim-health-data.com/
Télémédecine : encore 30% de professionnels à convaincre
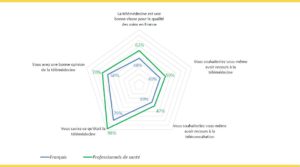
Selon le dernier sondage Odexa réalisé en novembre 2019 pour « Le Magazine de la santé » et la nouvelle Agence du numérique en santé (ANS, ex ASIP Santé) et publié le 27 janvier, la télémédecine ne fait pas encore l’unanimité ni parmi les médecins, ni parmi les patients. Le site de l'ANS en reprend des éléments dans Le Baromètre Télémédecine (étude Odexa-CareInsight) soulignant la notoriété acquise par cette nouvelle forme de pratique puisque 84% des médecins et 80% des Français connaissent les actes de télémédecine. 60% des Français et 70% des médecins et des infirmières en ont une bonne opinion.
La téléconsultation (TLC) satisfait les patients (71%) et davantage encore les PS (86%) qui l’ont expérimentée. C’est très encourageant souligne l’ANS « mais avec 29% de mécontents, des
progrès sont encore possible auprès de la population générale ». Un professionnel sur trois a en effet une « assez mauvaise ou une « très mauvaise opinion » de la télémédecine.
Les infirmiers sont plus inquiets que les médecins : la télémédecine leur fait peur à 39% contre 31% pour les médecins. Les PS estiment à 70% que la télémédecine va déshumaniser la relation médecin patient, à 69% qu’elle crée des risques de piratage des données de santé et à 66% des risques accrus d’ erreurs médicales.
59% des personnes interrogées refuseraient une TLC proposée par le médecin, l’estimant trop impersonnel.13% des médecins ont déjà fait une téléconsultation
Au total, 13% des médecins interrogés et 6% des infirmiers ont déjà fait une consultation. Le manque d’outils nécessaires et la préférence pour la consultation en présentiel sont invoqués par ceux qui ne se sont pas lancés mais pensent à 60% qu’ils y auront recours dans l’avenir.
Il est à noter que seuls 45% des TLC ont été faites sur des plates-formes spécialisées. La webcam et le téléphone représentent 35%, Skype, WhatsApp ou Facetime 35%. 6% proviennent de cabine de téléconsultation.
Deux tiers des infirmiers estiment que la TLC fait gagner du temps au médecin mais moins de la moitié des médecins (47%) partage ce sentiment…Tandis qu’ils estiment à 70% que cela facilite la vie des patients. L'accompagnement par un PS pendant la TLC est appréciée (87%).
Les deux tiers des sondés pensent que la télémédecine est une bonne chose pour la qualité des soins en France, notamment la téléexpertise (85%) et la télésurveillance (76%).
.
Ces études font apparaitre des opinions contrastées où la télémédecine ne fait pas encore l’unanimité ce qui est somme toute assez normal. Rappelons les craintes exprimés par les médecins lorsqu’il s’est agit d’introduire des ordinateurs dans leur cabinet de consultation ! C'est le bon usage de l’outil au moment opportun qui le fera entrer progressivement dans la pratique.
.
Sondage Odoxa par Internet. Echantillon de 3012 Français de plus de 18 ans dont 2630 ont eu une consultation en cabinet ou à l’hôpital au cours des 12 derniers mois et de 522 PS (116 MG, 138 spécialistes, 268 infirmiers) . Télécharger le sondageLe baromètre Télémédecine de l’Agence numérique en santé (ex-ASIP Santé)
Lifen, la communication sécurisée avec les confrères et les patients
Après avoir déployé sa solution dans plusieurs établissements hospitaliers publics et privés pour diffuser leurs comptes-rendus
 médicaux, Lifen propose aux médecins libéraux de simplifier et sécuriser les échanges médicaux de données de santé y compris, depuis cette année, avec leurs patients. La société vient d’intégrer la French Tech 120*.
médicaux, Lifen propose aux médecins libéraux de simplifier et sécuriser les échanges médicaux de données de santé y compris, depuis cette année, avec leurs patients. La société vient d’intégrer la French Tech 120*.Ce que n’ont pas réussi jusqu’ici agences gouvernementales, administrations, plans stratégiques, entreprises commerciales, unions professionnelles et régionales…une start-up va-t-elle y parvenir ? Généraliser les échanges sécurisés et numérisés entre professionnels de santé et avec les patients pour une meilleure coordination des soins. C’est l’objectif de l’interface Lifen avec un maitre mot : on s’occupe de tout.
En 2015, trois ingénieurs (dont l’un à un conjoint médecin) et qui ont déjà à leur actif un logiciel de gestion des plannings de garde, lancent leur projet . Ils ont bien identifié le problème : l’envoi de documents médicaux numérisés tels que les comptes rendus hospitaliers relève encore du casse-tête dans les établissements. Parce que les messageries sécurisées ne sont pas interopérables et que les annuaires officiels ne sont ni complets, ni à jour. Résultat, la voie postale reste privilégiée.
Cinq ans et 28,5 millions de levée de fonds plus tard, Lifen compte 110 personnes, s’est implantée dans plusieurs CHU (Angers, Nice, Tours, Strasbourg…) et va équiper les 143 établissements du groupe Ramsay d’ici fin 2020. Avec 1 million de comptes rendus envoyés par mois, Lifen assure 20% de l’envoi des documents médicaux par les établissements publics. Une fois la solution installée, la dématérialisation des documents passe de 10 à 88% et le budget postal est divisé par trois, assure Guillaume Laguette, chez Lifen. Lifen a intégré l’espace MS Santé, la messagerie lancée par l’ex-ASIP Santé et les serveurs hébergeant la plate-forme sont certifiés HDS (Hébergeur de données de santé)** .
Des envois par messagerie mais aussi par la Poste
 Plus qu’une messagerie, Lifen se présente comme « la solution universelle de communication médicale » . Elle est interopérable avec 100% des DPI (Dossiers patients informatisés) à l’hôpital comme en ville (Weda, Crossway, Medistory, Hellodoc, Axisanté, Dr Santé, Medimust, Surgery Manager.). Lorsque le praticien ou la secrétaire veut envoyer un courrier, pas besoin de chercher la messagerie du destinataire ; il suffit de s’authentifier (pas de CPS mais un login/mot de passe et un second facteur via un code SMS demandé une fois par mois) et de cliquer sur le bouton « Imprimer avec Lifen » ; le logiciel analyse automatiquement le document pour rechercher le patient et le destinataire. La plate-forme de communication est multicanale et permet d’envoyer un contenu vers les messageries MSSanté, Apicrypt, Zebra (région Auvergne-Rhône Alpes), MediMail (région Aquitaine Midi Pyrénées) ou par la Poste. Lifen se charge alors de l’impression, de la mise sous enveloppe, de l’affranchissement et de l’envoi.
Plus qu’une messagerie, Lifen se présente comme « la solution universelle de communication médicale » . Elle est interopérable avec 100% des DPI (Dossiers patients informatisés) à l’hôpital comme en ville (Weda, Crossway, Medistory, Hellodoc, Axisanté, Dr Santé, Medimust, Surgery Manager.). Lorsque le praticien ou la secrétaire veut envoyer un courrier, pas besoin de chercher la messagerie du destinataire ; il suffit de s’authentifier (pas de CPS mais un login/mot de passe et un second facteur via un code SMS demandé une fois par mois) et de cliquer sur le bouton « Imprimer avec Lifen » ; le logiciel analyse automatiquement le document pour rechercher le patient et le destinataire. La plate-forme de communication est multicanale et permet d’envoyer un contenu vers les messageries MSSanté, Apicrypt, Zebra (région Auvergne-Rhône Alpes), MediMail (région Aquitaine Midi Pyrénées) ou par la Poste. Lifen se charge alors de l’impression, de la mise sous enveloppe, de l’affranchissement et de l’envoi.
Lors du premier envoi, si c’est par la poste, le correspondant se voit demander son mode de réception préféré et proposer de lui ouvrir gratuitement une espace Lifen et une adresse MSSanté servant à l’envoi des documents (rappelons que l’utilisation d’une messagerie sécurisée compatible MSSanté est une des conditions du forfait structure). Si le premier envoi est électronique, toutes les adresses de messageries sécurisées identifiées sont utilisées et c’est au correspondant de faire son choix et de valider la plus utilisée. Il y a donc un accompagnement lors de l’installation et un suivi pour s’assurer que le courrier est bien arrivé.La communication médicale avec le patient
La nouvelle étape, enjeu de l’année 2020, c’est la communication médicale sécurisée avec les patients. Le praticien envoie une notification par email à son patient pour lui faire part de l’arrivée d’un nouveau document sur son espace securisé . Pour accéder aux données, le patient sera identifié par sa date de naissance (présente dans le document) et par un code à usage unique (envoyé sur le smartphone). Le DMP sera également alimenté dès que la e-CPS sera intégrée. Il s’agit de rendre les patients plus actifs.
« Nous étions un peu en avance sur le plan Ma Santé 2022 avec lequel nous sommes complétement en phase. Le fait d’avoir intégré le French Tech 120 est une belle reconnaissance de l’Etat pour notre travail et notre approche ouverte qui permet d’établir des partenariats. Nous sommes convaincus que seule une alliance public-privé va permettre de résoudre le problème de la communication médicale et développer les usages. »
Pour les praticiens libéraux l'abonnement est de 25 euros/mois plus les frais postaux. Pour recevoir les documents par MSSanté, l'inscription est gratuite.
https://www.lifen.fr
*Annoncé en janvier 2020, la French Tech 2020 réunit 123 entreprises dont 22 du secteur santé. Ces sociétés innovantes bénéficient d’un accompagnement par les équipes dédiées de la mission French Tech, de services des administrations pour les start-ups en hypercroissance, d’une visibilité accrue dans les délégations françaises ainsi que du réseau international des administrations.
** Sous le nom d’ Honestica, premier nom de Lifen lors de la création de la société en 2015
L’enjeu des données santé (1) : améliorer l’aide à la prescription
Après le rachat de Weda par Vidal, certains utilisateurs du logiciel en ligne se sont émus de l’éventuelle utilisation de données patients par Vidal prévue par les conditions générales de vente (CGV). Le Dr Jean-François Forget, directeur scientifique chez Vidal a expliqué à Buzz Médecin ce qu’il en était en évoquant également les projets de Vidal dans le cadre du Data Hub Santé lancé le 1er décembre. Cet article est le premier d’une série destinée à mieux comprendre quelles vont être les utilisations des données de santé dans les prochaines années.
Comme il était indiqué dans le communiqué du 25 septembre dernier, par le Dr Vincent Bouvier, président de Vidal Group, il s’agissait par ce rachat, d’ « améliorer significativement la performance de nos services d’aide à la prescription, en particulier dans le domaine de la prévention du risque évitable…grâce à une intégration fine avec le dossier du patient » .
Dans les faits, le rachat de Weda par Vidal se situe aussi dans la perspective de la préparation du marquage CE puisque les logiciels d’aide à la prescription (LAP) doivent devenir des dispositifs médicaux ce qui suppose de s’appuyer sur des essais cliniques et des données recueillies en temps réel.Comment se présentent les données recueillies par Vidal
Vidal reçoit plusieurs flux de données qui sont strictement cloisonnés, explique le Dr Jean François Forget.
Le premier, le plus ancien, qui relève aujourd’hui du RGPD, règlement général de protection des données, ce sont les données techniques pour la gestion des licences.
Le 2ème type de données (adresse IP) permet la mise à jour en temps réel des monographies, et l’envoi du Vidal Focus, le signal d’alerte accompagnant un risque décelé lors de la sécurisation de la prescription. Ce sont des données instantanées qui ne sont pas conservées. Ce processus existe depuis 2015 et a nécessité de nouvelles CGV (voir le verbatim en bas d'article).
Enfin, le troisième flux concerne l’analyse de masse. Il s’agit d’analyser la qualité des outils d’aide à la décision pour préparer le marquage CE en tant que dispositifs médicaux. Ces données sont anonymisées et l’auteur de la prescription n’est pas connu, ni le patient.
La certification actuelle des LAP se base sur une dizaine d’exemples non sur des études." Pour le marquage CE des Dispositifs Médicaux à partir de la catégorie II A, il faut faire une évaluation clinique comme pour un médicament du rapport bénéfice risque du dispositif : ces données ont donc vocation à démontrer l’impact positif des alertes sur la qualité des prescriptions utilisant nos outils d’aide à la décision, qui constituent le dispositif."Pimpon ! Vidal participe aux premiers projets du Health Data Hub
« Notre projet Pimpon (Préconisation des interactions médicamenteuses par pondération clinique) a été retenu. Nous allons faire passer nos algorithmes d’interaction sur les données des médicaments remboursés (le SNIIRAM) sur un, an de manière à avoir une vision plus concrète des conséquences interactions médicamenteuses en France. Combien de patients ont été exposés à des interactions et que sont-ils devenus après ? Y-a-t-il eu des hospitalisations ? »
Certaines interactions peuvent se révéler sans conséquences. D’autres entraîner par exemple un risque de 20% d’hospitalisation supplémentaire. Une équipe projet s’est mise en place avec 3 médecins et 2 data scientistes pour cette analyse d’ordonnance rétrospective. Les résultats sont prévus pour fin 2020. « Identifier les alertes les plus pertinentes cliniquement permettra au médecin de paramétrer son logiciel de sécurisation de l’ordonnance à partir de données de la vie réelle ».
Sans compter les perspectives ouvertes par l’analyse de langage qui doit permettre d’améliorer l’utilisation de la connaissance.Verbatim .Extrait des CGV de Vidal Expert : Afin de délivrer des informations de sécurisation de la prescription en lien avec le dossier patient (grossesse, allaitement, insuffisance rénale, poids, âge, sexe, allergies, antécédents…) ou toute autre alerte, information contextuelle à l’attention de l’Acquéreur dans le cadre de l’usage du Produit interconnecté avec un logiciel édité par un tiers, VIDAL exploite les informations du dossier patient strictement nécessaires à la délivrance par VIDAL de telles informations. Ces données recueillies dans le cadre de votre utilisation du produit pourront faire l’objet d’analyses et d’études ultérieures par VIDAL, à des fins d’amélioration de la pertinence et de la qualité de la base de connaissance Vidal et des outils d’aide à la décision qui y sont liés à destination des professionnels de la santé. Afin de contribuer à l’amélioration du bon usage, VIDAL pourra diffuser et commercialiser les résultats des études et analyses auprès de partenaires institutionnels ou privés. VIDAL ne collecte aucune donnée à caractère personnel permettant directement ou indirectement l’identification du patient ou du prescripteur.
* Ces données incluent, selon nos informations, la liste des médicaments prescrits, l’âge du patient (une tranche d’âge), la date de l’ordonnance est floutée et remplacée par la semaine, les indications de grossesse ou d’insuffisance rénale nécessaires à la sécurisation.
Mdoloris, une société française leader mondial du monitorage de la douleur
Il y a un domaine peu connu où la France se retrouve en position de leader mondial. C’est le monitorage de la douleur. Fondée en 2010 en s’appuyant sur les travaux du Pr Régis Logier de l’INSERM, Mdoloris est aujourd’hui présente dans 68 pays et équipe 300 CHU avec sa technologie « made in France ». Mais pour accélérer son déploiement, elle a dû recourir à un partenariat avec un fabriquant américain.
Le succès d’une start-up, c’est souvent d’abord une belle histoire.
Titulaire d’un master en ingénierie de la santé, Fabien Pagniez travaille d’abord avec des anesthésistes en Allemagne et aux Etats-Unis. « Mais intellectuellement, je m’ennuyais. » Fort de son EMBA HEC et de sa rencontre avec le Pr Régis Logier du CHRU de Lille dont les recherches sur la variabilité du rythme cardiaque en relation avec la douleur, initiées dès 1987, n’ont pas été mis en pratique, l’ingénieur muni de compétences financières se lance dans la création d’entreprise. Mdoloris nait en 2010. « Je divise mon salaire par deux, je travaille comme un fou ». Trois brevets sont déposés et les premiers dispositifs sont testés et validés par une centaine de publications.Le succès de l'indice ANI en anesthésie
Non invasive, la technologie ANI (Analgesia Nociception Index) permet d’évaluer le niveau de confort ou de douleur des patients (de plus de deux ans) hospitalisés et ainsi de personnaliser la thérapeutique antidouleur en évitant les surdosages même sur des patients inconscients.
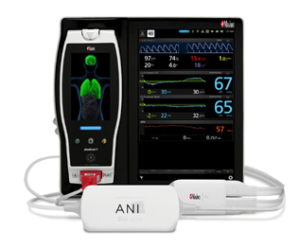 Après avoir reçu son marquage CE Médical, ANI Monitor, fabriqué dans la petite usine installée à Lille, est vendu à 900 exemplaires dès 2016 . 150 000 patients ont été monitorés. Fin 2016, Mdoloris dévoile un Version 2 disposant d’un algorithme plus puissant, d’une meilleure détection de signal et d’une interface améliorée pour les anesthésistes.
Après avoir reçu son marquage CE Médical, ANI Monitor, fabriqué dans la petite usine installée à Lille, est vendu à 900 exemplaires dès 2016 . 150 000 patients ont été monitorés. Fin 2016, Mdoloris dévoile un Version 2 disposant d’un algorithme plus puissant, d’une meilleure détection de signal et d’une interface améliorée pour les anesthésistes.
Pour passer à la vitesse supérieure, Mdoloris signe un partenariat avec Masimo, un fabriquant américain, dont le siège est en Californie, créé en 1989 comme une « start -up de garage » et dont les moniteurs (notamment en oxymétrie de pouls) ont surveillé 100 millions de patients dans le monde. Masimo intègre ANI dans ses dispositifs qui ont reçu il y a quelques mois le marquage CE. « Il n’y avait pas en France d’entreprise disposant d’une telle puissance de déploiement. Les moniteurs Masimo ANI sont aujourd’hui disponibles au niveau mondial pour monitorer le tonus parasympathique lors des anesthésies. 400 ont déjà été vendus ».La douleur des nouveaux nés et des animaux
Mdoloris a également développé d’autre produits destinés à ceux qui ne peuvent dire leur souffrance, les nouveaux nés et les animaux.
On sait que le stress lors des trois premiers mois peut augmenter le risque d’apparition de pathologie et entraîner un comportement dépressif. On évalue à une centaine, le nombre d’actes douloureux réalisés chez des nouveaux nés en réanimation. Pour éviter de faire mal, les soignants se basaient sur les cris, les pleurs, les mimiques faciales ; Mdoloris leur a apporté le moniteur NIPE (Newborn Infant Parasynpathetic Evaluation) où c’est la mesure en temps réel de la composante parasympathique du système nerveux qui permet d’évaluer le bien être. NIPE a été vendu dans 40 pays
Aux cliniques vétérinaires, Mdoloris propose le monitorage PTA (Paraympathetic Tone Activity) pour gérer l’anesthésie de façon optimale lors des opérations afin d’obtenir un meilleur réveil et de faciliter la convalescence.
Depuis sa création Mdoloris a levé 18 millions d’euros auprès de la BPI (banque publique d’investissement), de fonds de capital risque et a bénéficié de subventions françaises et européennes pour son intérêt clinique. D’autres fabricants devraient intégrer ses technologies.
De nouvelles perspectives s’ouvrent pour rendre la technologie accessible aux praticiens. Pour les soins aux personnes âgées notamment .Cybersécurité : combien faudra-t-il d’incidents graves pour que la sécurité informatique devienne une urgence dans le secteur de la santé ?
Président de l’APSSIS, association pour la promotion de la sécurité des systèmes d’information en santé, Vincent Trély a exprimé devant les participants du Café Nile, ses craintes devant le retard pour la prise en compte du cyber risque dans les établissements de santé et chez les professionnels de santé libéraux en France. « Ce sont malheureusement les incidents qui feront avancer ». C’était passionnant. Compte rendu.
Un incident par jour
L’informatique du CHU de Rouen a été récemment bloquée pendant plusieurs jours par une cyberattaque impactant la prise en charge des patients et l'organisation des soins et des services. L’ANSSI (Agence nationale de sécurité des systèmes d’information) a dépêché huit experts sur place pour décrypter les données devenues inaccessibles. En aout dernier, ce sont les 120 cliniques du groupe Ramsay qui ont été victimes d’un virus, obligeant le personnel à revenir au papier et au crayon pendant quelques jours. Mais au-delà de quelques cas médiatisés, on recense en fait un incident par semaine dans le domaine de la santé, affirme Vincent Trély.
Quels types de piratage s'intéressent à la santé ?
Cet expert qui a travaillé depuis 2012 dans 140 hôpitaux retrace les grands types de piratage :
- Le cyber espionnage , pratiqué essentiellement par les Etats-Unis, la Chine et la Russie, s’intéresse aussi à la recherche médicale et à la santé des citoyens qui est un marqueur de l’état d’un pays
- la cyberguerre se pratique entre états, visant notamment des infrastructures sensibles
- La cybercriminalité comprend le vol de dossiers médicaux (170 millions de dossiers piratés en 10 ans) qui seront revendus entre 30 et 200 dollars chacun sur le BlackMarket (on y trouve ainsi des dizaines de bases de données provenant notamment d’hôpitaux américains) ou l’utilisation de « ransomware », qui bloque le fonctionnement d’un système en réclamant une rançon.
En France, contrairement aux Etats-Unis, la politique est de ne jamais payer. Ce sont des virus « automatisés » que l’on attrape, par exemple, en ouvrant un mail frauduleux. L’ANSSI a pu analyser que le virus CLOP qui a infecté le CHU de Rouen était entré par le biais d’ une erreur humaine. Autre exemple, le piratage de l’agenda d’un établissement pour envoyer aux patients un message d’annulation de rendez-vous en proposant d’en reprendre un autre via un numéro fortement surtaxé…L’établissement concerné a dû consacrer plusieurs jours à rappeler tous les patients pour confirmer les rendez-vous !
- Le cyber activiste ne cherche quant à lui aucun argent mais médiatiser sa cause. Si faire tomber le SAMU de Paris pendant une heure assure le JT de 20h, c’est tentant !Un retard et des freins
Face à ces risques bien réels, le monde de la santé a pris du retard.
Vincent Trély estime que la prise de conscience remonte à 2013 avec le plan Hôpital .
L’ASIP Santé élabore une politique générale de sécurité avec des directives et le RGPD (règlement général de protection des données) a remis un coup de pression.
La partie n’est pas encore gagnée tant les freins sont nombreux :
-Les professionnels de santé sont relativement désobéissants mettant en avant l’urgence des soins et renonçant aux mesures si celles-ci sont trop contraignantes. L’authentification par carte CPS, c’est 5% d’utilisation !
- le matériel est parfois obsolètes. Dans un contexte budgétaire tendu, les hôpitaux investissent en priorité dans les projets médicaux. Or, mettre en place comme au CHU de Lille un système où le médecin se connecte une seul fois par jour, cela coûte cher
-Le DSI (directeur des systèmes d’information) n’a pas toujours accès aux réunions de la direction générale et manque donc de poids pour se faire entendre
- Enfin, les professionnels sont à l’origine de certains mésusages. Un groupe de médecins utilisera par exemple Dropbox ou Google Drive pour partager des données médicales parce que c’est pratique (mais elles ne seront pas stockées en France). Les internes arrivent avec en moyenne 9 applications sur leur smartphone qui ne sont pas forcément validées. Les réseaux sociaux sont également pointés du doigt. Et que dire des objets connectés.Quelles solutions ?
« On n’a pas encore vu le pire » soutient Vincent Trély persuadé que c’est ce qui fera avancer la cause de la cybersecurité de plus en plus nécessaire avec les équipements médicaux connectés.
Un constat : la France (et l’Europe) a perdu la première bataille de la souveraineté numérique. Mais assure l’expert, il est plus raisonnable de stocker ses données sur les serveurs d’Amazone ou de Microsoft que sur ceux de l’hôpital. Microsoft vient d’ailleurs d’ouvrir trois data center en France.
Pour le président de l’APSSIS, le cloud sera la seule possibilité offerte aux établissements médicaux sociaux (EHPAD, etc.) pour obtenir un niveau de sécurité suffisant. Il leur faudra prendre un contrat chez OVH ou chez Orange qui s’occuperont de tout. Même option SAS (en ligne) pour les professionnels de santé libéraux ainsi débarrassés des problèmes de sauvegarde, vol d’ordinateur etc..
Et de souligner que des pirates sont tout à fait capables de délivrer moyennant 300 euros en bitcoins, un arrêt de travail de 3 semaines parfaitement conforme. L’aventure est arrivée à un médecin soudain sollicité par sa caisse pour un trop grand nombre d’arrêts qu’il n’avait pas faits ! Les cybercriminels ne manquent pas d’imagination… Autre piste : une formation à l’informatique dès l’école pour comprendre comment ça marche !
Quant au Health Data Hub qui ouvre le 1er décembre et rassemblera les données du SNIIRAM, du PMSI, etc., « on va le blinder mais le risque zéro n’existe pas »Medadom veut développer la téléconsultation à partir de ses centres de santé et des pharmacies
Créée en 2017 avec une appli sur smartphone proposant aux patients des visites médicales remboursées, Medadom a pris en 2019 le virage de la téléconsultation pour des soins non programmés en s'appuyant sur ses propres centres de santé agréés par les ARS et sur des bornes de téléconsultation déployées dans les pharmacies.
Co-fondée par le Dr Charles Mimouni et son fils Elie-Dan alors interne accompagnés de Nathaniel Bern, ingénieur, Medadom s'est d'abord lancé sur le créneau de la visite à domicile via une application smartphone et a même racheté son concurrent Docadom. Mais désormais, le patient qui télécharge l'application, se voit aussi proposer une téléconsultation.sur la nouvelle plate-forme de téléconsultation Medadom. Ouverte en mai 2019, la plate-forme a déjà assuré 6000 téléconsultation remboursées à la date du 15 novembre.
Pour occuper en force le créneau des téléconsultations non programmées réalisées par un médecin qui n'est généralement pas le médecin traitant, Medadom va s'appuyer sur ses propres centres de santé, agréés par les ARS et sur les pharmacies.En 2020, 12 centres de santé agréés par les ARS
Les centres de santé MedikSanté dont trois sont ouverts, seront déployés nationalement de manière territoriale en phase avec le plan Ma Santé 2022, un par région soient douze au total. Les médecins salariés y font à la fois des consultations "physiques" et des téléconsultations pour des patients qui n'ont pas de médecin traitant ou un médecin traitant indisponible. Les patients peuvent également choisir un médecin traitant dans ces centres.
A titre d'exemple, le centre MedikSanté du 206 Bd Pereire à Paris est ouvert du lundi au vendredi de 9h à 19h avec 8 équivalents temps plein qui assurent aussi à leur domicile des permanences téléconsultation. Le patient avance les 7,5 euros représentant la part complémentaire sur la consultation à 25 euros. Le nouveau centre a réalisé la moitié de ses consultations en téléconsultations.Objectif 200 pharmacies équipées de bornes de téléconsultation fin 2019
 Deuxième axe de développement de la téléconsultation, les officines. Medadom a préparé à cet effet une borne de téléconsultation équipée d'un écran et d'une batterie d'appareils médicaux connectés tels que tensiomètre, otoscope, stéthoscope, oxymètre, dermatoscope. La publication en septembre dernier de l'avenant 15 à la convention nationale des pharmaciens ouvre en effet la voie à la téléconsultation en pharmacie pour peu que celle-ci dispose d'un espace de confidentialité et de l'équipement nécessaire. Il est prévu une participation forfaitaire de 1225 € la première année pour s'équiper puis 350€/an ainsi qu'un forfait annuel variant de 200 à 400 € selon le nombre de TC (1 à 20, 20 à 30, plus de 30). Ces TC doivent s'inscrire dans le parcours de soins. Elles pourront donc être assurées selon les cas par le médecin traitant du patient ou par un médecin des centres de santé Mediksanté agrées par les ARS.
Deuxième axe de développement de la téléconsultation, les officines. Medadom a préparé à cet effet une borne de téléconsultation équipée d'un écran et d'une batterie d'appareils médicaux connectés tels que tensiomètre, otoscope, stéthoscope, oxymètre, dermatoscope. La publication en septembre dernier de l'avenant 15 à la convention nationale des pharmaciens ouvre en effet la voie à la téléconsultation en pharmacie pour peu que celle-ci dispose d'un espace de confidentialité et de l'équipement nécessaire. Il est prévu une participation forfaitaire de 1225 € la première année pour s'équiper puis 350€/an ainsi qu'un forfait annuel variant de 200 à 400 € selon le nombre de TC (1 à 20, 20 à 30, plus de 30). Ces TC doivent s'inscrire dans le parcours de soins. Elles pourront donc être assurées selon les cas par le médecin traitant du patient ou par un médecin des centres de santé Mediksanté agrées par les ARS.
La location de la borne revient à 390 € /mois tout compris. Medadom qui a commencé à les déployer en avril, compte sur 200 pharmacies partenaires pour la fin 2019 et table sur 2000 pour fin 2020."Le parcours de soins non programmés représente un tiers des consultations en France, explique le Dr Charles Mimouni, elles aboutissent généralement aux
 urgences qui sont surchargées. Assurée 7 jours sur 7, la téléconsultation répond particulièrement bien à ce besoin car nous nous engageons à répondre au patient dans les 10 minutes. En pharmacie, le recours aux objets connectés permet de résoudre selon notre premier retour d'expérience, 90% des cas. Il n'y a plus que 5% des TC qui se terminent à l'hôpital".
urgences qui sont surchargées. Assurée 7 jours sur 7, la téléconsultation répond particulièrement bien à ce besoin car nous nous engageons à répondre au patient dans les 10 minutes. En pharmacie, le recours aux objets connectés permet de résoudre selon notre premier retour d'expérience, 90% des cas. Il n'y a plus que 5% des TC qui se terminent à l'hôpital".
Avec 6000 TC effectuées et une croissance de 20% par mois, Medadom pense avoir trouvé le bon créneau pour devenir un des grands acteurs de la téléconsultation et séduire les invesisseurs pour sa levée de fonds en cours.Voir la fiche Medadom dans la rubrique Téléconsultation de Buzz Medecin
Voir l'article précédent sur Medadom, de la visite géolocalisée à la téléconsultation, une autre façon d'exercer
.Withings Med Pro : pour suivre ses patients à distance avec l’écosystème Withings
Withings lance Med Pro Care et Med Pro Data pour permettre aux professionnels de santé de suivre leurs patients à distance et d’analyser leurs données provenant des objets connectés Withings. La commercialisation de ces solutions interviendra cependant lorsque les serveurs Withings auront reçu la certification HDS (Hébergeur de données de santé) en cours de demande.
 Depuis son rachat par son fondateur Eric Carreel, Withings n’a de cesse de faire oublier sa parenthèse Nokia et de s’implanter dans le monde de la santé. Leader des objets de santé connectée réputés pour leur design élégant, Withings vient de créer une division BtoB, Withings Med Pro, avec deux solutions destinées aux professionnels.
Depuis son rachat par son fondateur Eric Carreel, Withings n’a de cesse de faire oublier sa parenthèse Nokia et de s’implanter dans le monde de la santé. Leader des objets de santé connectée réputés pour leur design élégant, Withings vient de créer une division BtoB, Withings Med Pro, avec deux solutions destinées aux professionnels. Med Pro Data permet à des partenaires, tels qu’Institut de recherche, programmes de coaching ou de prévention, par la fourniture d’un kit de développement (SDK), d’utiliser les produits Withings pour la collecte de données et de retransmettre les données au sein de leur site web ou de leurs applications spécifiques
Med Pro Care propose une plate-forme de suivi à distance des données physiologiques de plusieurs patients pour les médecins, les établissements et la recherche clinique. Ceux-ci choisissent les paramètres vitaux qui les intéressent, personnalisent les données qu’ils souhaitent suivre et déterminent la fréquence de leur réception et des alertes ainsi que les alertes à envoyer à leurs patients (qui disposent de l’application Health Mate). Des tableaux de bord interactifs conçus sur mesure facilitent le suivi. Il s’agit d’une plate-forme collaborative de partage des données entre plusieurs intervenants.
De plus, pour les patients peu à l’aise avec les dispositifs connectés, Withings a développé un « Data Hub » conçu pour les solutions Med Pro. Ce Hub peut être installé n’importe où et permet aux dispositifs de fonctionner sans Wi-Fi ni smartphone. La transmission des données est assurée par simple connexion cellulaire directement vers les serveurs Withings, qui sont conformes à la norme HDS (Hébergeur de données de santé) et sont en cours de certification.
Dix ans d’expertise dans la collecte de données en vie réelle
Withings s’appuie sur plus de 10 ans d'expertise dans la collecte de données en vie réelle. L’ensemble de ses dispositifs connectés (balances, montres, tensiomètre, capteur de sommeil , thermomètre ) peuvent mesurer et suivre plus 20 paramètres vitaux différents tels que la pression artérielle, le rythme cardiaque via électrocardiogramme, le poids, la fréquence cardiaque, le niveau d'activité et les habitudes de sommeil.
Le lancement de cette division professionnelle constitue une étape vers le recueil et l’analyse de données santé personnelles . Jusqu’à présent Withings tourné davantage vers le grand public, s’est contenté en France, d’étudier les données anonymisés provenant de ses dispositifs pour établir des tendances relevant de la santé-bien être publique.
En se positionnant désormais en partenaire des acteurs de la santé, la société française déjà bien implantée aux Etats-Unis, se met à jour sur la réglementation française en se faisant certifier HDS. Comme d’autres acteurs de la santé connectée, elle propose un kit de développement pour intégrer ses produits à l’environnement de ses partenaires.
Un pas vers la fin des écosystèmes trop propriétaires ?Chorus racheté par Pharmagest
Après le rachat de Weda par Vidal en septembre, l’intérêt pour les logiciels en ligne se confirme. Malta Informatique, filiale informatique du groupe Pharmagest, leader sur le marché des officines, a annoncé le 8 octobre sa prise de participation majoritaire (70%) au capital d’ICT, éditeur de Chorus.
Créé en 2004 et dirigé par Jean-Frédéric Schwaab et Véronique Tourlonias, le groupe ICT a développé l’une des premières solutions en ligne, Chorus qui équipe, selon le communiqué de Pharmagest, 200 structures pluriprofessionnels (MSP et Pôle de santé) soit un total de 5000 utilisateurs. Après la mise en place du service de rendez-vous en ligne DoctoDispo, ICT a lancé récemment Chorus Community, une plate-forme d’échange pour réunir sur un territoire les différents professionnels de santé. Ce qui va dans le sens d’une meilleure coordination des prises en charge et des CPTS, les Communautés professionnelles territoriales de santé en cours de création.
S'adosser à un groupe complémentaire pour une offre complète
« Cela fait un an que nous cherchions à nous adosser à un groupe industriel pour faire face aux demandes techniques et fonctionnelles de plus en plus nombreuses des professionnels de santé dans le cadre de la coordination des soins. Mais nous ne voulions pas trouver un concurrent, explique à Buzz Médecin, Véronique Tourlonias, l’avantage de la prise de participation majoritaire de Malta Informatique c’est d’être complémentaire. »
Pour la division Solutions pour établissements sanitaires et sociaux de Pharmagest (logiciels Malta Informatique, Dicsit Informatique et Axigate dans les hôpitaux), il s'agit d'une acquisition stratégique qui lui permet une diversification dans les maisons, centres et pôle de santé.
Par ailleurs, Pharmagest Interactive assure la télétransmission de 41,4% des FSE provenant des pharmacies* (chiffre du GIE SESAM Vitale de septembre 2019) et regroupe plusieurs filiales dont Kapelse, concepteur de terminaux SESAM Vitale, bien connu des professionnels de santé avec Kap&Link et Escapade. Les pharmaciens devraient également se positionner dans les CPST.
« Nous devenons les seuls à pouvoir proposer aux professionnels de santé une offre complète , en ville comme à l’hôpital, dans les officines comme dans les maisons de retraite et EHPAD, dans les cabinets médicaux comme dans les maisons de santé », s’enthousiasme Véronique Tourlonias.
Prochaine étape pour ICT, la téléconsultation qui devrait bientôt arriver sur DoctoDispo avec trois cas d’usage : avec les médecins dans les MSP ou pour des spécialistes distants, dans les maisons de retraite avec le médecin traitant ou des médecins spécialistes (Malta informatique propose depuis un an la téléconsultation aux 2000 EHPAD équipés de son logiciel Titan) , et avec les pharmacies qui disposeront d’un espace réservé.*A noter, Pharmagest a conclu en 2018 un partenariat technologique avec Alliance Software, filiale de Cegedim, n°2 du marché officinal (23,48% des FSE ) pour rendre interopérables leurs logiciels et fluidifier le parcours de soins du patient.
Pour un « tiers payant » indépendant : les syndicats lancent Paymed et veulent négocier avec les complémentaires
Sept syndicats* dont le SML et la CSMF côté medecins, ont tenu une conférence de presse interprofessionnelle pour présenter le système Paymed, alternative libérale au tiers payant généralisé. L’enjeu est double : apporter d’une part simplicité et sécurité lors de la mise en place du tiers payant au cabinet et obtenir, d'autre part, des complémentaires une convention nationale collective pour garantir l’indépendance des professionnels.
Vent debout contre le tiers payant généralisé obligatoire, les médecins ont finalement obtenu un tiers payant généralisable non obligatoire qui n’a rencontré que peu de succès.
Mais force est de constater que leurs patients sont favorables au 100% santé déjà en cours pour les prothèses dentaires, l’optique et les audioprothèses. De plus en plus d’actes font l’objet d’une prise en charge à 100% de l’Assurance maladie, comme les nouvelles consultations obligatoires de l’enfant. Pragmatiques, les syndicats s’inscrivent désormais dans la démarche, encourageant les professionnels à faciliter l’accès aux soins .Paymed, simple, sécurisée et indépendante
Testée depuis mai et commercialisée depuis septembre, la solution Paymed, dont les 7 syndicats sont actionnaires s’est constituée autour du savoir-faire technologique de Résopharma, l’organisme concentrateur technique (OCT) qui gère le tiers payant pour quelques 10 000 officines. Il vérifie les droits des assurés pour garantir au pharmacien le remboursement par l’Assurance maladie et les complémentaires.
Au terme de tiers payant, les syndicats préfèrent d’ailleurs celui de dispense d’avance de frais pour le patient mais aussi pour le professionnel.
Paymed, adossé au Crédit Agricole, s’est en effet constitué en établissement bancaire et garantit le paiement au professionnel à J + 6.
Ce dernier envoie un flot unique AMO +AMC. L’abonnement est de 36 à 60 euros/mois en fonction du volume de télétransmissions.
Selon le président de la CSMF, Jean-Paul Ortiz, le tiers payant démarre très lentement, seuls 6,5% des médecins généralistes et 30% des radiologues ont signé avec l’Inter-AMC, le concentrateur gérant le tiers payant des complémentaires (83% de la population couverte).
Pour Paymed, il ne saurait être question d’utiliser le service de vérification des droits développé par l’Inter-AMC ( téléservice Identification des droits des bénéficiaires ou IDB analogue à l’ADRi pour l’AMO) alors que celui de Resopharma évite aux professionnels de contractualiser individuellement avec les AMC. Les syndicats soulignent le risque pour les professionnels de se retrouver dans les réseaux de soins des complémentaires.Négocier une convention nationale avec les AMC
Paymed est opérationnelle mais pour gagner en simplicité, la solution doit encore être intégré dans les logiciels métiers. Des partenariats sont en cours avec les principaux logiciels médicaux et Paul Henri Cheminal, directeur général de Paymad se montre confiant.
Il reste enfin la dernière étape, réclamée par les 7 syndicats, celle de l’ouverture de négociations avec les AMC ( l’UNOCAM) pour obtenir une convention nationale. L'interprofession devra peser de tout son poids.A noter : d’autres solutions comme celle de Sephira baptiseé TipTop utilisent IDB et CLC, calcul en ligne complémentaire De bonne source, il y aurait environ 300 MG en tiers payant intégral
* CSMF, SML, FSPF, FNI, SDB, FFMKR et UNSAF.
Tests de logiciels et matériels pour médecins & cabinets médicaux
30
Jan
2020
28
Jan
2020
17
Déc
2019
27
Nov
2019
26
Nov
2019
11
Oct
2019