Philips France mise sur l’innovation, pour une vie en meilleure santé, de la prévention aux soins
En prélude à sa participation à la Paris Healthcare Week (16-18 mai, Porte de Versailles) où seront présentées plusieurs innovations, Philips France a dévoilé à la presse les nouveaux axes de sa stratégie santé qui passe par de nombreuses innovations dont Lumify, une sonde d’échographie connectée à un smartphone.
Depuis la séparation avec sa filiale Philips LIghting (son activité historique d’éclairage), introduite en bourse en 2016, la vénérable Royal Philips, 125 ans d’existence, se consacre exclusivement au bien-être et à la santé. Sur ce dernier secteur, il faut prendre désormais en compte les contraintes budgétaires alors que la demande de soins augmente ainsi que la nouvelle donne du digital avec des consommateurs et des patients plus informés. A cette problématique, Philips veut répondre par l’innovation, « clé d’une vie meilleure » selon le président de Philips France, David Corcos.
La nouvelle stratégie prend en compte le continuum de la vie saine à la santé à domicile selon quatre axes :
- Garder les gens en bonne santé.
Philips propose des produits d’hygiène bucco-dentaire, un mode de cuisson pour une cuisine saine, des purificateurs d’air, des appareils de luminothérapie.
- Inventer des équipements pour un diagnostic de précision, plus précoce.
En fusionnant par exemple les images provenant de sources différentes. Ainsi Philips IntelliSite Pathology, une plate-forme facilitant le diagnostic en oncologie avec intégration de l’anatomopathologie.
Ou pour les urgences, le système Minicare : une goutte de sang posée sur une petite cartouche clipsée sur un dispositif d’analyse qui tient dans la main et communique avec une plate-forme distante. 10 minutes plus tard le résultat s’affiche sur l’écran il peut être transmis aux urgences par exemple.
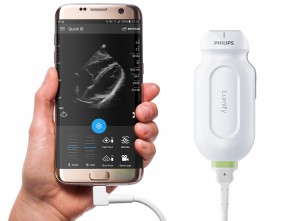 A noter aussi l’arrivée sur le marché français de Lumify, une sonde d’échographie connectée à un smartphone, incluant des outils d’interprétation. Mobile et d’utilisation simplifiée, l’échographe devient un outil diagnostic de première intention.
A noter aussi l’arrivée sur le marché français de Lumify, une sonde d’échographie connectée à un smartphone, incluant des outils d’interprétation. Mobile et d’utilisation simplifiée, l’échographe devient un outil diagnostic de première intention.
- Mieux traiter avec des techniques opératoires micro invasives guidées par imagerie
- Accompagner le retour à domicile et le suivi des maladies chroniques.
Déjà présent dans l’assistance respiratoire, Philips va apporter demain des patches pour des examens biologiques à domicile. Philips a identifié plusieurs applications. Un patch pour la troponine marqueur des atteintes cardiaques est en cours de marquage CE. Autres pistes, le comptage des globules blancs pour les patients en chimiothérapie pour éviter certains déplacements à l’hôpital. Encouragé par la publication du cahier des charges pour le télésuivi de quatre affections chroniques dont l’insuffisance respiratoire et l’insuffisance cardiaque, Philips va lancer en France ses offres de télésurveillance dont il est un des leaders aux Etats Unis où les résultats sont très probants (diminution d’un tiers des couts de prise en charge avec Banner Home Care).
« Le développement logiciel représente 70% de la recherche-développement » souligne Frédéric Bouvier, directeur de la stratégie.Conseil en analyse stratégique et expérience patient
On ne s’étonne pas que Philips ait ouvert fin 2016 en France son cabinet de conseil d’analyse stratégique « Philips Conseil France » pour tous les sujets où la société n’aura pas à concourir à un appel d’offres, pour d’évidentes raisons de conflits d’intérêt. D’ailleurs, lors des contrats passés avec les hôpitaux, il ne s’agit plus aujourd’hui de vendre des équipements mais d’offrir de la gestion de parc avec des paiements à l’usage ou à la valeur et même d’investir dans le système de soins. Pour établir des partenariats stratégiques à long terme. A l’image de GOPI (Gestion optimisé du parc d’imagerie) qui vient d’être passé avec les Hospices civils de Lyon. Autre objectif de la compagnie néerlandaise, la prise en compte de l’expérience patient. Ainsi a été mis au point un masque plus confortable pour améliorer l’observance dans le traitement de l’apnée du sommeil ou un écran vidéo et de la musique pour détendre les patients subissant un examen d’IRM.
Une expérience patient réussie ne peut qu’améliorer la qualité des soins.Hellocare, le téléconseil médical vidéo sur smartphone
Lancé il y a quelques mois, Hellocare, service de téléconseil médical en vidéo, vient de lever un million d’euros auprès de P. Factory accélérateur de start-up en Provence pour assurer son développement. C’est dire les ambitions de la start-up.
Pour le Dr William Benichou, généraliste entrepreneur qui n’en est pas à sa première société, l’idée est venue avec les patients qui appellent leur médecin traitant au téléphone. « La première fois que j’ai envoyé une ordonnance avec FaceTime pour une pathologie ORL, j’ai réalisé que j’avais fait un acte médical à distance via mon iPhone. J’ai compris que le smartphone était un instrument pour la télémédecine. ». A cette intuition première s’ajoutent plusieurs constats : demande des patients pour une médecine connectée, équipement massif des médecins en smartphone et tablette, désertification médicale en hausse. La rencontre avec Mathilde Le Rouzic, « Tech entrepreneur » depuis 2004, fondatrice de plusieurs sociétés et conseiller de start-up, sera décisive. Tous les deux sont convaincus que la France est en retard sur ses voisins européens et n’est que peu perçue par les éditeurs du domaine de la santé comme un pays favorable au développement des applications e-santé, loin derrière le Royaume Uni et l’Allemagne (16% contre 55% et 41%).
La société est créée en juillet 2016. Le 30 janvier dernier sortait l’application de téléconseil médical vidéo Hellocare. Première version. La 2ème vient de sortir.
Pour des soins de premier recours
 Pour le patient, l’appli est gratuite (iOS et Android). Il faut s’inscrire, renseigner un certain nombre d’indications . Un code de sécurité est envoyé. On se connectera ensuite avec son numéro de mobile et un code secret à 8 chiffres. Le télé conseil est facturé 29 euros (en utilisant la carte bancaire) mais jusqu’au 31 aout 2017, l’inscription au service donne droit à 3 appels gratuits, touche « parler à un médecin ».
Pour le patient, l’appli est gratuite (iOS et Android). Il faut s’inscrire, renseigner un certain nombre d’indications . Un code de sécurité est envoyé. On se connectera ensuite avec son numéro de mobile et un code secret à 8 chiffres. Le télé conseil est facturé 29 euros (en utilisant la carte bancaire) mais jusqu’au 31 aout 2017, l’inscription au service donne droit à 3 appels gratuits, touche « parler à un médecin ».
Le service est conçu pour être utilisé pour des soins de premier recours. Hellocare garantit la mise en contact avec un médecin dans le quart d’heure partout dans le monde de 7H à 22H depuis son mobile ou sa tablette. Et en vidéo. « Nous avons développé notre propre application sécurisée sur le modèle de Face Time ». Le médecin utilise une tablette ou un ordinateur et reçoit les champs renseignés au fur et à mesure. L’équipe compte actuellement 8 personnes dont un médecin salarié. La levée de fonds doit permettre à Hellocare de se faire connaître auprès des patients et de se mettre en phase avec les objectifs de développement. De nouvelles fonctionnalités sont en effet prévues : un « chabot » pour checker ses symptômes, un carnet de santé en ligne (stocké chez un hébergeur agréé pour les données de santé), une prise de rendez-vous avec des médecins spécialistes, la possibilité de récupérer l’ordonnance chez le pharmacien. « Nous allons aussi constituer un comité scientifique, explique le Dr Benichou, pour évoluer progressivement vers la téléconsultation avec envoi d’ordonnance. Installée à La Ciotat, Hellocare mise sur 15 000 utilisateurs actifs pour la fin 2017 et un pool de 40 médecins. La phase de recrutement est commencée.
Une ARS est intéressée. Pour la prise en charge de telles téléconsultations plusieurs solutions sont à l’étude. « Un médecin traitant pourrait parfaitement offrir une telle option à ses patients ». souligne le Dr BenichouLa télémédecine prend « actes » pour les médecins libéraux et leurs patients
Où en est-on ?
Premières étapes de l'introduction de la télémédecine dans les cabinets libéraux :
un acte de télé-expertise et un acte de téléconsultation au service des patients des EHPAD (650 000 personnes dépendantes) introduits par un avenant à la Convention le 1er mars 2017 sont entrés en vigueur le 1er novembre après publication dans la nomenclature (JO du 27 octobre).
Ceci intervient après la publication en décembre 2016 de l'article 91 de la LFSS 2017 et du cahier des charges pour la télésurveillance de trois pathologies chroniques et des forfaits y attenant, et fin avril 2017 de celui de la télésurveillance du diabète.
Nouvelle étape : la généralisation souhaitée par le gouvernement. Dans le cadre des négociations conventionnelles qui ont débuté le 18 janvier, entre Nicolas Revel, directeur général de la CNAMTS et les syndicats, les actes de téléconsultation et de télé-expertise doivent entrer dans le droit commun et non plus dans un cadre expérimental. C'est prévu par l'article 36 du PLFSS 2018 intitulé "organisation de la prise en charge de la télémédecine par l'assurance maladie en vue de sa généralisation".
Objectif : 500 000 actes de télémédecine en 2019, 1,4 million 3 ans plus tard (annoncé le 25 octobre au café Nile)
TDT à 15 euros entre confrères
Actée au 1er novembre la TDT en EHPAD
Pour la CNAMTS, il s’agit bien, comme toujours, de faire des économies. L’entrée d’un patient en EHPAD se traduit pour 46% des pensionnaires par un changement de médecin traitant (chiffre extrait du rapport « Charges et produits 2017 »). Une télé-expertise assurée par l’ancien médecin traitant sollicité à distance (par téléphone par exemple) par le nouveau avec l’accord du patient permettrait une meilleure coordination des soins, en particulier pour les prescriptions. Voilà donc posé un acte de télé-expertise dénommé TDT (Télé-expertise Dossier Traitant) valorisé 15€ et facturé par les deux médecins traitants, l’ancien et le nouveau. Il est facturable une seule fois dans les deux mois de l'entrée en EHPAD.
Le TDT pourrait concerner 80 000 personnes par an.Dans les tuyaux, la généralisation de la téléexpertise : 15 € par expertise limitée à 3/an (proposition CNAM) + rémunération du médecin requérant (à débattre). Ce n'est pas un simple coup de téléphone, cela exige une télétransmission des données médicales. Doit faire l'objet de nouvelles négocations conventionnelles.
La téléconsultation plus « rentable » que la consultation pour le médecin
Actée au 1er novembre la téléconsultation médecin traitant en EHPHAD ou TTE rémunérée un C
L’avenant du 1er mars 2017 a introduit un acte de téléconsultation au service des 650 000 personnes résidant en EHPAD rémunéré un C (TTE). Pour éviter les déplacements délicats ou des hospitalisations inutiles. La téléconsultation qui est menée en présence d’un membre du personnel soignant de l’établissement qui accompagne le patient, est appréciée des médecins qui la pratiquent car ils ne perdent pas de temps. Le patient est déjà prêt.
« Un dermatologue qui voit trois patients en une heure lorsqu’il se déplace à l’EHPAD en voit six par téléconsultation dans le même laps de temps », explique à Buzz Medecin, Michel Rioli, président de Télémedinov, un réseau de télémédecine qui couvre aujourd’hui 14 EHPAD en Vendée. Le retour d’expérience des « pionniers » (une dizaine de médecins sur 45 médecins concernés) sur les 331 consultations réalisées en 4 ans, est globalement positif. Au bout de 100 consultations un des établissements avait déjà divisé par deux son nombre de jours d’hospitalisations. Ce réseau comme celui de Télésanté Aquitaine qui a réalisé 500 téléconsultations, a déjà prouvé son utilité médico économique.
Comme l’a également indiqué, lors de la journée Catel Visio le 23 mars, le Dr Cécile Moisan, chirurgien vasculaire qui a initié des téléconsultations « plaies et cicatrisation » entre son hôpital à Saint Brieuc et le CH de Paimpol en a aujourd’hui réalisé 2000 au lit du patient :« Moi, je gagne 1h30 en trajet et durée de consultation en examinant 6 à 10 patients en 40 mn, avec une image parfaite et accès au dossier paimpolais ; et la CNAM gagne les 104 € du trajet en ambulance."
Une téléconsultation n'est pas une simple visioconférence;. des éléments du dossier médical doivent pouvoir être transmis.
Dans les tuyaux : Généralisation de la téléconsultation : même tarif que la consultation, Participation à la prise en charge de l'équipement du professionnel (proposition CNAM) dans le cadre de discussions conventionnelles.
Prescrire la télésurveillance rémunérée au forfait (pour quatre pathologies chroniques)
« Vous pouvez prescrire la télésurveillance et en assurer le suivi ». Ainsi le Pr Michel Galinier (Toulouse), promoteur de l’étude OSICAT a-t-il apostrophé ses confrères venus en nombre assister dans le cadre des Journées européennes de la SFC (société française de cardiologie), en janvier 2017 à une conférence sur le télésuivi des patients insuffisants cardiaques, organisé avec le soutien de Cordiva (racheté par Air liquide). « Il faut inclure des patients qui en ont besoin et qui peuvent se servir d’une machine ». Balance connectée + boitier de transmission dans le cas de Cordiva.. Uu appel renouvelé aux JESFC de 2018
L’insuffisance cardiaque fait en effet partie avec l’insuffisance respiratoire et l’insuffisance rénale des trois premières pathologies chroniques pour lesquelles la DGOS (Direction générale de l’offre de soins) a ouvert le champ des expérimentations dans neuf régions avec un cahier des charges publié au Journal Officiel du 15 décembre dernier Le cahier des charges pour la télésurveillance des diabétiques est arrivé fin avril 2017 (Journal Officiel du vendredi 28 avril).
Des forfaits semestriels sont prévus pour les professionnels de santé effectuant la télésurveillance (de 36,50 à 110€ selon la pathologie), les professionnels de santé assurant l’accompagnement thérapeutique (infirmières principalement de 30 à 60€) et les fournisseurs de solution de télésurveillance et des prestations associés (de 225 à 300€, voire 375€ pour certains type de diabète). En sus une prime de performance est prévue pour les différents acteurs en cas de dépassement des objectifs collectifs de performance (-20% d’hospitalisation par exemple).
Pour la télésurveillance du diabète (limitée à certains types bien précis de diabète) le médecin spécialiste et le médecin traitant signent une convention de collaboration.Le ministère a publié la liste des solutions techniques conformes au cadre réglementaire de la télésurveillance. Au 18 janvier 2018, il y en avait douze :
- pour la télésurveillance du diabète, Diabeo (Sanofi Aventis), Insulia (Voluntis), MyDiabby Healthcare, ApTelecare (TMM Software), NOMHAD Chronic (CDM e-Health filiale d'Air Liquide)
- pour la télésurveillance des insuffisants cardiaques, Covotem (GCS Télésanté Basse Normandie), 1 minute pour mon coeur (Newcard), Implicity, NOMHAD Chronic (CDM e-Health filiale d'Air Liquide)
- pour la télésurveillance des insuffisants respiratoires, NOMHAD Chronic (CDM e-Health filiale d'Air Liquide
- pour la télésurveillance des prothèses cardiaques implantables, Home Monitoring (Biotronik), Smartview (Sorin), Merlin.net (Abbott)Au 18 mai, le ministère a mis à jour la liste avec 18 solutions de télésurveillance "conformes". 14 conformes pour l'Insuffisance c ardiaque, 9 pour le diabète, 5 pour l'insuffisance rénale et 5 pour la télésurveillance des prothèses cardiaques implantables.
Voir la liste sur le site du ministère
En pratique, rappelle le Pr Simon, pour Buzz Medecin, le médecin :
- doit faire une déclaration à son ARS comme quoi il va pratiquer la télémédecine
- doit le déclarer à son assurance
- doit s'inscrire sur une plate-forme
- la plate forme doit avoir un service d'accompagnement thérapeutique ou le médecin travaille en collaboration avec des infirmières (cas d'une MSP par exemple)
- il faut que la plate-forme ait un marquage CE, comme un dispositif médical et soit conforme au cadre réglementaire.(mis à jour 23 mai 2018)
Et on peut aussi consulter la rubrique télémédecine du site du ministère
Médecins et objets connectés de santé : beaucoup de sondages et encore peu de faits ; donnez votre avis
S’il y a un sujet qui a été sondé et re-sondé, c’est bien celui des objets connectés en particulier dans la santé. Les médecins et leurs patients sont interrogés régulièrement. Tous ces chiffres donnent un peu le tournis. A la mesure des projections de ce marché jugé très porteur. Et vous qu’en pensez-vous ?
La dernière enquête Opinion Way auprès de 1070 Français (8-12 mars 2017) atteste que 45% (contre 35% en 2016) de la population voit les objets connectés comme une révolution, à l’image d’Internet il y a quelques années… Si la santé est citée comme un secteur prioritaire (73%), les objets qui viennent spontanément à l’esprit sont les montres connectés (53%) et les smartphones (37%), pas les tensiomètres ! Parmi les bénéfices reconnus (choix dans une liste), c’est la possibilité d’être alerté en temps réel encas d’urgence qui est en tête (94%), « nous permettre de mieux suivre notre état de santé » arrive en 5ème position à 83%. Côté inconvénients, 74% des sondés estiment que les données de santé peuvent être anxiogènes et les objets connectés eux même nocifs pour la santé (62%). Alors, que doit-on en conclure ? Visiblement, le sondage réalisé par l’IPSOS pour AG2R La Mondiale présentait de façon plus optimiste la santé connectée avec 43% des Français utilisant une appli mobile de santé.
Et les médecins ? Il semble que la menace sur le secret médical et le flou sur la responsabilité soient encore les principaux freins pour conseiller des objets connectés à leurs patients. La perte de confidentialité est le premier risque évoqué (90% des MG et 88% des spécialistes) par le sondage Ipsos-Asip Santé présenté en janvier 2017. Les deux facteurs (secret médical et responsabilité) sont mentionnés respectivement par 40 et 34% des médecins selon l’étude réalisée par Withings et la MACSF auprès de 1037 médecin sociétaires.
9, 16 ou 40% : quelle réalité donner à ces chiffres ?
Quand on veut aborder la pratique et la consultation, on se trouve de même assez perplexe. Dans le cadre de l’étude Withings-MACSF, 25% des professionnels de santé interrogés déclarent utiliser à titre personnel un objet connecté mais 15% l’intègrent à leur pratique principalement pour établir un diagnostic (à 43%). 9% disent en avoir déjà conseillé à un à leurs patients (glucomètre dans 51% des cas, tensiomètre 39%, traqueurs d’activité 36%. Le baromètre Vidal CNOM de 2016 s’adressant à ses clients équipés de smartphones (on attend celui de 2017) évaluait à 16% le nombre de médecins ayant déjà conseillé un objet connecté (contre 9% en 2014) mais seulement à 20% de leur patientèle. Le site Egora a pour sa part travaillé en collaboration avec la société d’études Direct Medica pour réactualiser son baromètre du médecin connecté (23 février-6 mars 2017). Dans cet échantillon de 265 médecins internautes, interrogés par mail, possédant des smartphones à 89,91% et une tablette à 66,79%, 39,25% affirment avoir déjà conseillé un objet connecté à des patients. Ceux qui ne le font pas se sentent mal formés (52,38%) et craignent pour le secret médical (12,90%). Le niveau de confiance (42,64) est supérieur à la défiance (41,51%).
Une étude sur le terrain
Au vu de ces résultats, tout juste peut-on observer une tendance favorable aux objets connectés santé… Pour en avoir le cœur net, le Lab e–santé, groupe de réflexion composé à l’origine de responsables de la communication santé mais élargi aux associations de patients, a initié UPDOCS, (Usage et Partage des Données issues d’ Objets Connectés de Santé), la première étude multipartenaires dédiée à l’appropriation des objets de connectés de santé par les professionnels de santé . Pour ce faire UPDOCS a mis a disposition des PS dans 8 centres investigateurs (6MSP, 2 pharmacies et 1 centre de soins) la solution Virtual Santé sur iPad (issu de la plate-forme Tactio) et un ensemble d’objets connectés (balance, bracelet, auto tensiomètre). iPad et objets sont attribué aux patients acceptant d’intégrer l’étude et présentant un excès pondéral ou une hypertension ou une grossesse à risque. La première phase de cette étude de 10 mois auprès des PS et de 6 mois auprès des patients s’est clôturée en janvier. Les médecins apparaissent depuis quelques années plus « geek » que l’ensemble des Français. 40 PS ont ouvert 13 comptes (ce qui montre que le partage d’informations est prévu). Les patients inclus sont majoritairement des hommes (30% entre 30 et 39 ans) dont près de la moitié fait peu d’activité physique. Résultats attendus : mieux connaître les freins et les moteurs à l’adoption de la santé connectée par les professionnels de santé, le profil des PS y trouvant un avantage, les usages réels et si les Maisons de Santé Pluridisciplinaires constituent un terrain favorable à son déploiement.
Donnez votre avis sur Buzz Medecin
Plus modestement, Buzz Medecin suggère aux professionnels de santé qui seront arrivés jusqu’à la fin de cet article (!) de déposer un avis sur le sujet. Avez-vous déjà utilisé un objet connecté de santé ? En avez vous conseillé à un patient et dans quelle circonstance ?
Merci d’avance !!!MSP : le logiciel au coeur de la pratique collaborative et de l’exploitation des données
Pas moins de huit éditeurs* présents aux Journées nationales de la FFMPS les 17 et 18 mars au Centre des congrès de Lyon. Parce que le choix du système d’information reste toujours primordial pour le bon fonctionnement d’une équipe pluridisciplinaire. D’autant qu’il doit aussi permettre d’exploiter le gisement de données accumulé par la MSP.
 950 inscrits pour les 6èmes journées de la FFMSP (Fédération française des maisons et pôle de santé qui va devenir Fédération Française des maisons pluridisciplinaires de santé et rejoindre la Fédération des soins primaires). Médecins, infirmières, paramédicaux de diverses origines, pharmaciens… tous engagés pour former des équipes pluridisciplinaires. « Car une MSP ça ne se décrète pas, il faut une équipe, comme le rappelle le Dr Pascal Gendry, successeur du Dr Pierre de Haas comme président de la Fédération. « Une MSP c’est toujours une histoire » ajoute le Dr de Haas qui a pris en charge l’organisation des Journées.
950 inscrits pour les 6èmes journées de la FFMSP (Fédération française des maisons et pôle de santé qui va devenir Fédération Française des maisons pluridisciplinaires de santé et rejoindre la Fédération des soins primaires). Médecins, infirmières, paramédicaux de diverses origines, pharmaciens… tous engagés pour former des équipes pluridisciplinaires. « Car une MSP ça ne se décrète pas, il faut une équipe, comme le rappelle le Dr Pascal Gendry, successeur du Dr Pierre de Haas comme président de la Fédération. « Une MSP c’est toujours une histoire » ajoute le Dr de Haas qui a pris en charge l’organisation des Journées.
La pertinence des concepts initiaux ne se dément pas. Au 14 mars, il y avait 910 Maisons de santé pluridisciplinaires ouvertes (contre 436 en mars 2014) et 334 projets sélectionnés soit 1244 MSP en puissance. Même si le rythme des ouvertures se ralentit un peu, la montée est continue, comme le montrent les derniers chiffres de l’observatoire des MSP de la DGOS (Délégation générale de l’organisation des soins).Sur ces 910 MSP, 420 sont en SISA (société interprofessionnelle de soins ambulatoires), pour lequel un texte de simplification
devrait sortir dans moins d’un an. Toutes les SISA n’ont pas encore de dossier médical partagé, et 81% auront un logiciel labélisé en version V2 du label e-santé Logiciel Maisons et Centres de santé de l’ASIP d’ici la fin de l’année, ce qui est obligatoire pour toucher certaines subventions.
Promouvoir l’innovation et la recherche
Trop peu d’équipes des soins primaires participent à la recherche, note le président de la Fédération. La Haute Autorité de Santé dont la mission est d’améliorer la qualité des soins sur le territoire voit dans les MSP de précieuses alliées. Sous réserve qu’elles soient équipées de Système d’information (SI) structurés où l’on peut introduire de nouveaux indicateurs de qualité des pratiques à co-construire entre la HAS, les MSP et les patients . « Nous ne pouvons plus construire le système de santé sans les patients, souligne le Pr Agnès Buzin, présidente de la HAS, ceux-ci doivent être impliqués dans les indicateurs de mesure de qualité des soins. L’utilisation d’un SI partagé et optimisé pour produire des données fait partie des critères de qualité d’une MSP rappelle le Dr Michel Varroud-Vial, conseiller Soins primaires et professions libérales à la DGOS, conscient qu’il faut les accompagner dans cette démarche. Une MSP (moyenne obtenue sur 855 MSP ouvertes), c’est en effet 5 médecins, 1,6 chirurgien-dentiste, 2,3 pharmaciens et 9,1 paramédicaux. La découverte du travail des uns par les autres va modifier les pratiques et ce n’est qu’à partir d’un certain degré de maturité que l’équipe de soins peut envisager un travail de recherche à partir des données patients.
Exploiter le trésor des MSP
"Les professionnels de santé n’ont pas toujours conscience d’être dépositaires d’un véritable trésor avec les données produites par leur SI, souligne le Dr Gilles Perrin, nouveau médecin DIM de la FFMPS. Un trésor inexploité.
Or la production de données est utile à la fois pour
- analyser les pratiques de l’équipe,
- pour développer un projet de santé,
- pour comparer ses données à celle des collectivités ou de l’assurance maladie.
Le SI c’est le centre névralgique de la structure. Mais pour être exploitées encore faut-il que les données soient structurées. Certes dit encore le Dr Perrin la plupart des logiciels installés dans les MSP sont dits structurés, avec la possibilité et même parfois l’obligation de coder (pour la sécurisation de l’ordonnance, par exemple). Cependant le Dr Perrin qui s’est fait présenter différents logiciels a constaté que c’était très variable d’un logiciel à l’autre et que tous n’offraient pas les mêmes possibilités, surtout en matière de « requêtage ». Les deux ateliers organisés à Lyon sur ce sujet montrent que les professionnels de santé ressentent l’opération de codage comme chronophage, assez complexe et technique. Les données factuelles telles que les résultats biologiques ou les paramètres biométriques sont en général codées. Les médicaments bénéficient d’un code CIP, mais pour les génériques ça se complique. En fonction du but recherché, l’équipe va devoir s’imposer des « datasets » ne prenant en considération que ce qui est utile pour ne pas coder inutilement. S’il y a des examens à prescrire pour le suivi on indiquera juste fait/pas fait, normal ou non ; un petit nombre de données va ainsi permettre à une équipe de gérer les diabétiques qu’elle soigne façon très fine, insiste le Dr Florence Maréchaux, médecin de santé publique et médecin DIM d'ICT, qui a participé à la réalisation de datasets dans le cadre de la HAS. Trois thématiques sont prêtes en data sets : la BPCO, le Diabète et l’hypertension (en cours).Motiver les équipes
Pour motiver toute l’équipe, il faut sortir des tableaux de bords réguliers. Il est recommandé de ne pas se lancer avant d’avoir une équipe mature qui travaille déjà de façon coordonnée Une fois le codage effectué, il faudra encore apprendre à requêter. La recherche multicritère proposée par les logiciels se révèle parfois limitée à des requêtes préexistantes. Il sera le plus souvent nécessaire d’interroger l’éditeur. Celui ci, en plus des requêtes déjà existantes, pourra construire une nouvelle requête à la demande de l’équipe. Quand de tels travaux seront publiés massivement par des professionnels libéraux, ce sera un grand motif de satisfaction. Et une source de progrès pour la pratique médicale.
*Aatlantide avec ActeurCS.fr, CLM avec Solution MSP (MLM + logiciels paramédicaux de RM), CGM avec Axisanté et Hellodoc , Hypermed, ICT avec Chorus, Prokov avec Medistory 4x4 (pas encore commercialisé), Silk informatique avec éO MSP, Weda
La télétransmission chez les libéraux : les médecins font 300 FSE/mois en moyenne
Le GIE SESAM-Vitale a mis en ligne vendredi sur son site un document, plutôt destiné aux industriels, sur le marché de la télétransmission des professionnels de santé libéraux et portant sur la période juillet 2015-juin 2016. On y apprend que les 343 000 professionnels de santé en télétransmission envoient 300 FSE/mois en moyenne. Et que les médecins sont pile dans la moyenne !
 Pour son analyse, le GIE SV n‘a eu qu’à puiser dans les chiffres de télétransmission des feuilles de soins électroniques dont il dispose.
Pour son analyse, le GIE SV n‘a eu qu’à puiser dans les chiffres de télétransmission des feuilles de soins électroniques dont il dispose.
En juin 2016, les 343 000 professionnels de santé libéraux en télétransmission (y compris les transporteurs…) ont émis 100 millions de FSE soit 300 FSE chacun. Avec 300 FSE/mois (soit 65 actes télétransmis par semaine), les médecins sont donc dans la moyenne, les auxiliaires sont à 50 et les pharmaciens à 2 000.
Pour le GIE SV, le marché de la télétransmission apparait « concentré ». 15 éditeurs « font » 81% des FSE (Cegedim 19%, Epsilog 11%, CompuGroup 10%, CBA 7%, Sephira 6%, Idea 5% (après le rachat de Télévitale), Julie 4% et Prokov 3%). Mais 141 éditeurs font moins de 1%. Sur la période juillet 2015-juin 2016, en baisse, CompuGroup et Sephira. En hausse, Cegedim, CBA, Prokov.
Sur le marché des médecins, qui a gagné 1700 spécialistes sur la même période, cinq éditeurs tiennent 71% du marché : CompuGroup, Sephira, Cegedim, Prokov et Pyxistem. A noter, 93 éditeurs proposent un logiciel métier n’intégrant pas la facturation SV.L'intégration du DMP et des téléservices boostée par la nouvelle convention
En janvier 2017 (l’étude a été actualisée), l’intégration des téléservices de la CNAMTS était assez variable d’un éditeur à l’autre : 7 téléservices chez Prokov, Cegedim, Imagine, Pyxistem ; 5 chez CGM CompuGroup), Sephira ; 4 chez CBA, 3 chez Saficard, 2 chez Affid et ELD.
Le GIE SV souligne qu’en 2017, la nouvelle convention médicale avec la prise en compte du forfait structure qui introduit des prérequis (intégration de la dernière version SV, du DMP et objectifs quantitatifs sur l’usage des téléservices (AAT, PSE, DMT, CM AT/MP certificat pour les accidents de travail et maladies professionnelles) pourrait accélérer le déploiement de SESAM Vitale addendum 7 (si besoin de la CCAM multitarifs qui y est incluse) et l’intégration de ces fonctionnalités dans les logiciels. L’utilisation du NIR comme identifiant de santé doit aussi se répandre. Parmi les évolutions, le GIE SV observe la généralisation du standard PC/SC (petit lecteur de carte), la poussée des solutions mobiles (Simply Vitale, Smart Vitale, Pyxvital Android..). Et rappelle que 2017 est l’année du déploiement de la cryptolib CPS V5 version 5 … Des évolutions CPS que l’on voudrait, quant à nous, voir apporter plus de simplicité que de complexité…Une étude de L’URPS Médecins libéraux Ile de France sur les offres de services de rendez-vous en ligne
L’« étude de marché » réalisée par l’URPS Médecins libéraux Ile de France met en avant les avantages et les inconvénients des plates-formes de prise de rendez-vous en ligne avec des fiches détaillées sur une quinzaine de solutions. A consulter avant de faire son choix. En complément des informations déjà disponibles sur Buzz médecin.
 C’est une très bonne initiative de l’URPS médecins libéraux Ile de France que d’enquêter sur la prise de RV en ligne, car l'offre est devenue pléthorique. Alors que ce service connait un réel engouement puisque plus de 20 000 médecins en France auraient déjà franchi le pas fin 2016, selon les éditeurs. La commission ad hoc de URPS en a rencontré quinze, a rédigé sur chaque offre une fiche complète. Et a également recueilli quelques témoignages de médecins utilisateurs.
C’est une très bonne initiative de l’URPS médecins libéraux Ile de France que d’enquêter sur la prise de RV en ligne, car l'offre est devenue pléthorique. Alors que ce service connait un réel engouement puisque plus de 20 000 médecins en France auraient déjà franchi le pas fin 2016, selon les éditeurs. La commission ad hoc de URPS en a rencontré quinze, a rédigé sur chaque offre une fiche complète. Et a également recueilli quelques témoignages de médecins utilisateurs.
Le constat est évident : le patient est de plus en plus connecté et la gestion efficace des RV est cruciale pour le médecin.
Le RV en ligne apparaît donc comme une évolution inévitable.
Les avantages sont réels et commencent à être bien connus :
- Pour le patient : retour positif des patients qui ont une plus grande liberté (40% des prises de RV se font en dehors des heures d’ouverture) et d’avantage d’autonomie pour choisir le RV qui leur convient plutôt que de se faire imposer un RV au tél. Il est plus facile d’annuler ou de modifier un RV. L’âge moyen des patients inscrits sur le site se situe entre 50 et 55ans, tranche d’âge qui représente une partie importante de la patientèle. Les services fournissent des statistiques.
- Pour le médecin : le rappel de RV par SMS diminue les RV non honorés. Même si cela concerne surtout les spécialistes car les MG fixent des RV à courte échéance.
Le médecin peut « blacklister » les patients qui ne sont pas venus mais Il peut y avoir des patients qui prennent des RV sur plusieurs sites. Comme s’ils se trouvaient dans un libre-service médical.
La diminution des appels téléphoniques est indéniable avec désengorgement des périodes d’affluence téléphonique comme le lundi matin ce qui évite la perte de patient n’arrivant pas à joindre le secrétariat.
Le service offert par plusieurs sites, de la prise de RV chez un spécialiste au cabinet du médecin traitant peut améliorer le parcours de soins. De même que l’envoi de SMS pour les rappels d’examens ou de documents à apporter lors de la consultation.
"Avantages" plus discutables :
- La diminution des coûts de gestion n’est pas facile à mettre en évidence. Les médecins y voient plutôt un service complémentaire du secrétariat ou du télésecrétariat. Le coût de l'abonnement au service est par ailleurs non négligeable.
- La meilleure visibilité sur Internet intéresse surtout les spécialistes récemment installés qui peuvent espérer rayonner au delà de leur quartier. Pour le généraliste, le recrutement de la patientèle se fait surtout par le bouche à oreille et la proximité. La majorité des médecins interrogés réservent d’ailleurs le service à leurs seuls patients. Car ils sont déjà débordés.
-Hormis les quelques éditeurs de logiciels de gestion cabinet qui ont réalisé leur propre solution intégrée, l’interopérabilité n’est pas garantie
Bien lire le contrat
L’analyse des contrats appelle à la vigilance du médecin souscripteur, même s’il est proposé « sans engagement ». Il importe de vérifier :
- s’il reste possible de souscrire auprès d’un autre service - ce qui se passe en cas de dysfonctionnement
- la période de révision des tarifs
- la confidentialité et la sécurité des données (hébergement sur serveur agréé pour les données de santé) ainsi que l’engagement ou non de l’éditeur de ne pas utiliser les données à d’autres finalités que la gestion de rendez-vous. Il est important de savoir quels autres services vont être proposés à son patient
- l’obligation de déclaration à la CNIL du fichier patientèle par le médecin
-comment les données sont récupérées à l’issue du contrat les implications juridiques pour le médecin
Un poids dans l'organisation du système de soins ?
Car, rappellent les auteurs, ces éditeurs souvent issus de grands groupes ne « relèvent pas du code de la santé publique ». Avec la gestion des RV, ils mettent la main sur des fichiers de patients à terme de plusieurs millions d’usagers ce qui peut leur donner un grand poids dans l’organisation du système de soins.
Une quinzaine de médecins membres de la Commission Pratiques libérales, nouveaux modes d’exercice et nouvelles technologies, ont participé à cette étude coordonnée par les Drs Laurent de Bastard et Luc Réfabert,
Disponible sur http://www.urps-med-idf.org/publication/index.aspx
Docadom, une appli mobile pour des visites à domicile sans rendez-vous
« Médecins, Paris est votre cabinet ! » Docadom recrute des médecins urgentistes et des internes ayant leur licence de remplacement pour ouvrir dès mai à Paris (Nord Ouest parisien) un nouveau service de mise en relation médecins/patients.
Sur Docadom, patients et médecins sont géolocalisés (comme le fait Uber avec ses chauffeurs de VTC et leurs clients, mais la comparaison s'arrête là) et l’algorithme envoie le médecin le plus proche et le plus disponible au patient qui vient en trois clics de demander un médecin sur le Web ou sur son smartphone (le site est Web responsive).
Encore une innovation qui risque de secouer un peu la pratique médicale !Les trois jeunes fondateurs dont deux médecins, Florian Guého, médecin urgentiste et Marc Postel-Vinay, interne de médecine générale, se gardent bien de vouloir rivaliser avec les confrères installés. « Nos médecins n’ont pas vocation à devenir des médecins traitants. Le patient ne choisit pas son médecin, c’est l’algorithme qui choisit », disent-ils et ils estiment que leur solution est complémentaires des associations médicales et que leur projet « a vocation de service public dans le respect de la déontologie médicale ». Le « non programmé » est ce qui revient le plus cher aux finances publics. L'ARS Ile de France serait intéressée. Une consultation aux urgences c’est 200 euros, rappellent-ils et Docadom facture les visites de 33 € (V+MD) à 61,5 € (V = MDN). L’algorithme remplace en effet la centrale d’appel ce qui rationalise la gestion et réduit les coûts.
Un mode d’exercice innovant pour les médecins
Le médecin ne paye pas de droit d’entrée et touche 90% du montant des visites. Docadom lui fournit moyennant une caution de 1000 €, un « sac à dos » tout prêt contenant de quoi télétransmettre et accéder au (futur) DMP ( le lecteur de Sylyca, les logiciels de iCanopée et de Pyxistem pour iOS et Android.). Le médecin peut préférer l’offre « all inclusive » où on lui fournit matériel complet, moyen de transport (scooter ou voiture) et un service comptable contre une commission de 20%.
 Les fondateurs de Docadom sont convaincus d’apporter, en particulier à leurs jeunes confrères, une possibilité de revenus qui va les séduire : le planning n’est pas imposé et les journées ont été découpées en 4 lignes de garde 6-8h, 8h-14h, 14h-20h et 20h-minuit, ajustable en fonction des besoins. Docadom n’assure pas la nuit profonde, ni les urgences pédiatriques pour les nourrissons de moins de trois mois. "C’est moins épuisant que les gardes dans un établissement ». Le médecin qui signe avec Docadom réserve n’importe quel créneau, deux soirs par semaine ou du plein temps. Il ne peut refuser une visite sauf impossibilité (qui est vérifiée). « Un mode d’exercice innovant, sans engagement et en toute liberté » vante la start-up. Et pas d’argent à manipuler puisque c’est Docadom qui « encaisse » avec la carte bancaire du patient dont le numéro a été renseigné lors de l’inscription.
Les fondateurs de Docadom sont convaincus d’apporter, en particulier à leurs jeunes confrères, une possibilité de revenus qui va les séduire : le planning n’est pas imposé et les journées ont été découpées en 4 lignes de garde 6-8h, 8h-14h, 14h-20h et 20h-minuit, ajustable en fonction des besoins. Docadom n’assure pas la nuit profonde, ni les urgences pédiatriques pour les nourrissons de moins de trois mois. "C’est moins épuisant que les gardes dans un établissement ». Le médecin qui signe avec Docadom réserve n’importe quel créneau, deux soirs par semaine ou du plein temps. Il ne peut refuser une visite sauf impossibilité (qui est vérifiée). « Un mode d’exercice innovant, sans engagement et en toute liberté » vante la start-up. Et pas d’argent à manipuler puisque c’est Docadom qui « encaisse » avec la carte bancaire du patient dont le numéro a été renseigné lors de l’inscription.Pour le patient, c’est l’assurance d’avoir un médecin dans le délai qui lui est indiqué au cours des prochaines 24h. Avec une Carte Vitale et une mutuelle, le prix de la visite est pris en charge avec tiers payant intégral. Le patient peut annuler le rendez-vous jusqu’au moment où on lui précise par SMS que le médecin est en route. Après cette limite, 50% du montant est facturé.
Docadom propose aussi gratuitement des consultations sans rendez-vous au cabinet des médecins les plus proches et va passer des partenariats avec des services de rendez-vous en ligne pour diriger ses clients vers les plages de consultation sans rendez-vous. Des partenariats avec des services de télémédecine (spécialistes) sont également prévus.
La start-up qui a bénéficié de subvention de la BPI et du soutien de la région Loir et Cher où elle est implantée, compte monter en charge progressivement et réaliser 3200 consultations la première année avec 35 à 45 médecins puis 9700 l’année suivante avec 80 à 100 médecins. En attendant d’ouvrir le service dans d’autres grandes villes.
« Le modèle pourrait faire tâche d’encre en milieu rural, avec des médecins mobiles qui passeraient un jour par semaine en région », espèrent les jeunes entrepreneurs. Au congrès de la médecine générale à la Porte Maillot fin mars, ils ont rencontré beaucoup de médecins. "Notre démarche soulève des interrogations et parfois des inquiétudes chez les confrères mais quand on explique que le médecin traitant est inclus dans le parcours, cela rassure et les retours sont très positifs"www.docadom.fr contact : medecin@docadom.fr
(mis à jour en avril 2017)
Conférence 2017 de l’ASIP Santé : l’agence de la santé numérique se voit en co-constructeur de la e-santé
Cadre branché s’il en est que les sous sol tagués façon « Street Art » du Palais de Tokyo choisis par l’ASIP santé pour tenir le 31 janvier sa conférence 2017 (la dernière manifestation de ce type remontait à 2012 à la maison de la Chimie).
Détail raffiné que cette bouteille d’eau remis à chacun avec le tag pour télécharger les vidéos.
Plus de deux heures de débats sur le thème de la transformation de la santé et du parcours de soins par le numérique, entremêlés des résultats « inédits » mais sans surprise d’un sondage IPSOS sur les médecins à l’ère du numérique.
Et puis, tandis que les nombreux invités se pressaient au buffet, Michel Gagneux, le directeur de l’ASIP santé, tenait conférence de presse dans les spacieux fauteuils de velours rouge d’une salle de projection pour soirées privées.
Buzz medecin y était, histoire d’en savoir un peu plus sur le devenir de l’agence avec la reprise en main du DMP par la CNAM qui apporte aussi son concours au déploiement de la messagerie MSSanté chez les libéraux.
Et bien, l’ASIP qui emploie 136 collaborateurs pour un budget de 85 millions d’euros en 2016, s’est vu confier en signant un contrat d'objectifs et de performance avec l'Etat pour la période 2016-2018, avec 26 objectifs, trois missions : réguler la transformation numérique, la promouvoir et en accélérer les usages. « Les briques existent mais rentrent difficilement en action sur le terrain avec des délais qui ne sont plus acceptables par les patients », explique Michel Gagneux. L’ASIP apporte son expertise dans la réalisation des projets de systèmes d’information, dans la gestion de l’espace de confiance (RPPS, CPS..) et dans la coordination sur le terrain (acteurs, territoire, clients). Elle pilote ainsi non plus 9 grands projets comme lors de sa création en 2009 mais plus de 30 programmes, soit une centaine de projets. Un des plus gros chantiers, d’un montant de 240-250 millions de francs, c’est SI SAMU l’unification du système d’information des SAMU vers un système stable permettant d’encaisser les crises sanitaires. La phase pilote démarre en avril avec 11 SAMU avant un déploiement général de la première version dans un an.MSSanté : "Un volume d'usage limité malgré nos efforts"
Alors qu’un médecin sur deux déclare utiliser des technologie numériques dans la relation avec ses confrères ( voir le sondage), la messagerie sécurisée MSSanté « connaît un volume d’usage limité malgré nos efforts » , selon Michel Gagneux. Son déploiement montre que depuis mai (voir le compte rendu de la présentation lors de HIT 2016), le nombre d’établissements compatibles a bien augmenté : 1800 en cours au total dont 700 techniquement raccordés et 460 CHU.
« Depuis l’été il y a suffisamment de logiciels métier ayant intégré MSSanté pour permettre une campagne de communication auprès des médecins avec le concours des CIS (conseillers informatique service) des CPAM. Des événements régionaux sont organisés dans 9 départements des régions Nouvelle Aquitaine et Hauts de France principalement pour une généralisation en 2017. Par ailleurs, les laboratoires qui sont en train de passer de Hprim à Loink ce qui permet une unification sémantique des résultats d’analyse auront dès 2017 des logiciels compatibles MSSanté.
Quant à Apicrypt, qui continue à gagner des utilisateurs (près de 70 000 annoncés), ce qui bloque c’est l'agrément Hébergeur de données de santé, retardé selon M. Gagneux car elle a été demandée pour Apicrypt 2, version qui n’est pas encore diffusée. Et l'agrément est en train de passer entre les mains d'un organisme certificateur. Toujours à suivre donc.« Les technologies numériques et la pratique médicale" , Enquête réalisée via Internet auprès de 253 MG libéraux et 250 spécialistes hospitaliers entre le 11 et le 23 janvier.
- La perte de confidentialité demeure le risque n°1 mis en avant par 90% des MG et 88% des spécialistes face à l’irruption dans les pratiques du numérique, considéré comme très diffusé.
- Le risque de déshumanisation est cité par 71% des médecins.
- 63% des médecins utilisent fréquemment le numérique pour accéder aux résultats d’analyse d’un patient (84%) pour transmettre les données d’un patient à un autre professionnel de santé (68%)
- 2/3 des médecins pensent que les technologies numériques n’engagent pas davantage leur responsabilité
- 1/3 s’estiment bien formés pour l’utilisation de son logiciel métier
- 16% s’estiment bien formés pour l’utilisation des échanges avec leurs confrères
- 72% attendent du numérique la diminution de la redondance de certains actes ou examens médicauxTiers payant : les complémentaires offrent leurs services
Alors que depuis le 1er janvier, tous les soins pris en charge à 100% (ALD et maternité) doivent être facturés en tiers payant, l’association Inter-AMC qui regroupe les complémentaires (mutuelles, société d’assurance et de prévoyance) propose trois services pour convaincre les professionnels de santé de passer facilement au tiers payant intégral (quand leurs éditeurs auront fait les développements adéquats).
La CNAMTS était la première à le souligner, fin octobre 2016, 96,8% des dépenses prises en charge au titre de l’ALD et 86,6% des dépenses liées à la prise en charge de la maternité étaient déjà facturées en tiers payant. Ainsi la pratique du tiers payant pour le 100% a progressé de manière significative en 2016 chez les professionnels de santé. La CNAMTS a fait de son côté des progrès avec un taux de rejet passé de 1,90% en janvier 2016 à 1,08% en octobre et un délai de paiement moyen de trois jours. De plus, depuis le 1er janvier, les rejets liés aux parcours de soins sont supprimés pour tous les patients et une équipe dédiée s’est mise en place * Les complémentaires comptent bien profiter de cette nouvelle pratique limitée à la part obligatoire pour encourager les professionnels de santé à passer volontairement au tiers payant général. Pour cela, l’association InterAMC propose :
- L’impression d’un code datamatrix (à scanner) sur les attestations 1/3 payant pour éviter la saisie
- L’ouverture d’un portail web pour contractualiser avec les mutuelles avec un contrat unique
- L’utilisation de services en lignes IDB (identification des droits du bénéficiaire) et CLC (calcul des droits) pour récupérer les droits des patients et calculer le montant du remboursement à implémenter dans les logiciels comme le service ADR (accès aux droits) des assurances obligatoires.
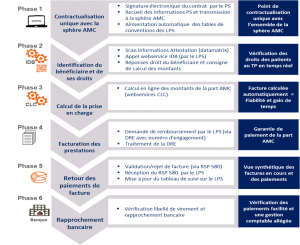
Ce qui donne le schéma suivant (vu sur le site du GIE SESAM-Vitale)
Les 3/4 des logiciels métier sont déjà en mesure ou en passe de proposer le service ADRi (ADR intégré, transparent pour l'utilisateur). Les complémentaires poussent maintenant les éditeurs à de nouvelles intégrations. Tout dépendra de la demande des médecins et de leurs patients.
• Les conseillers spécialisés sont joignables au 09 72 72 72 50 (prix d’un appel local) du lundi au vendredi de 8h à 17h et jusqu’à 20h les mercredis et jeudis + service pour les centres de santé depuis le 2 février
Tests de logiciels et matériels pour médecins & cabinets médicaux
22
Mar
2017
03
Fév
2017
02
Fév
2017