L’arrêté est paru : ce que les médecins doivent mettre dans le DMP
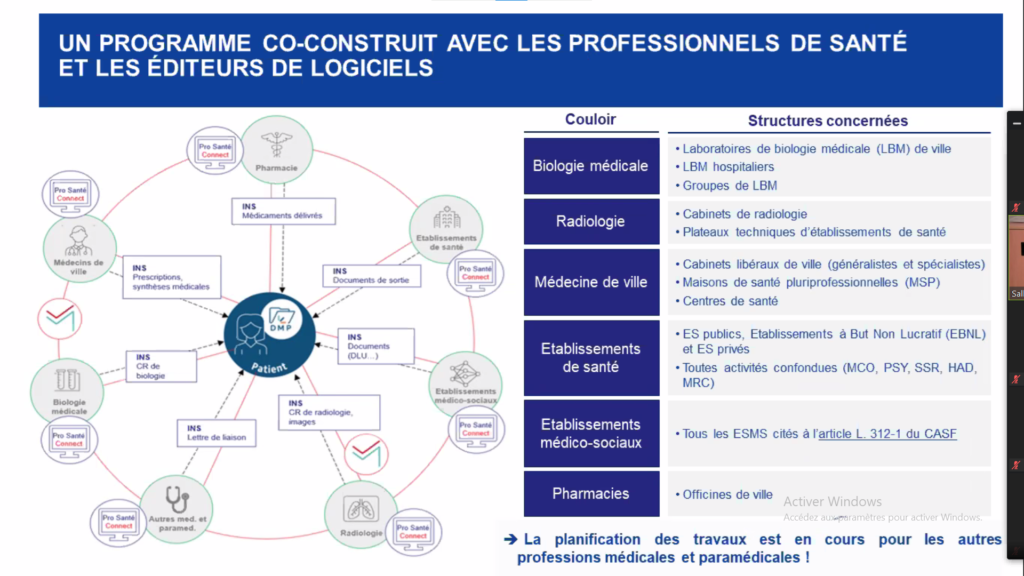
La liste des documents qui doivent être obligatoirement versés dans le DMP par le professionnel chargé de la prise en charge d’un patient vient de paraître au Journal Officiel ( arrêté du 26 avril) . Huit nouveaux documents se sont ajoutés à la liste précédente qui en comptait cinq. Que les professionnels de santé se rassurent cependant, car ce sera aux éditeurs de logiciels métiers d’automatiser ces envois. L’obligation sera effective au 31 décembre 2022 ou 2023 selon les cas.
C’est une des conséquences du Ségur numérique et de la mise en place de Mon Espace Santé dont le Dossier médical partagé et la messagerie sécurisée sont les points forts.
La liste signée par la Déléguée ministérielle au numérique en santé (DNS) prend en compte « les éléments diagnostiques et thérapeutiques nécessaires à la coordination des soins ».
Ils doivent respecter un «format conforme au réf érentiel d’interopérabilité »
Ce qui est nouveau, c’est que les documents devront suivre trois cheminements
- envoi dans le DMP
- envoi par messagerie sécurisée aux autres professionnels : médecin traitant, prescripteur et « tout autre professionnel dont l’intervention dans la prise en charge du patient est pertinente »,
- envoi par messagerie sécurisée au patient dans Mon Espace Santé
Dans les établissements : restent obligatoires la lettre de liaison en vue d’une hospitalisation (lorsqu’elle est dématérialisée) et la lettre de sortie d’hospitalisation ainsi qu’un résumé des documents de sortie. Les établissements ne sont pas encore concernés par d’autres envois de documents produits lors des hospitalisations si ce n’est les comptes rendus opératoires au 31 décembre 2023
Pour les médecins traitants :
Outre le volet de synthèse médicale à réaliser une fois par an, ce sont les différentes prescriptions qui devront faire l’objet de partage : prescription de produits de santé ( au 31 décembre 2022), prescription d’examen de biologie médicale ou d’examen de radiologie (au 31 décembre 2023 ainsi que les courriers adressés à un autre PS.
Pour les biologistes :
Les comptes rendus des examens de biologie médicale, déjà versés au DMP et envoyés au médecin traitant devront également être envoyé au patient par messagerie sécurisée au 31 décembre 2022
Pour les radiologues :
Le compte rendu des examens radio-diagnostiques doit dès le 31 décembre de cette année être envoyé dans le DMP, par messagerie sécurisée aux autres professionnels et au patient.Télémédecine : Doc2U, un dispositif tout en un pour un examen comme au cabinet
Alternative légère aux bornes et cabines de téléconsultation, la solution connectée tout en un de la start-up toulousaine Doc2U offre les mesures des 4 constantes physiologiques indispensables à une consultation de médecine générale à distance. La certification Dispositif médical de classe II a est attendue prochainement pour une commercialisation prévue en juin 2022.
Ils étaient trois ingénieurs passionnés d’innovation santé et de mobilité connectée qui, observant l’explosion de la téléconsultation, ont créé en septembre 2020 à Toulouse, avec deux médecins généralistes, la startup Doc2U. Objectif : permettre à un médecin généraliste téléconsultant d’obtenir toutes les mesures de constantes habituelles ainsi qu’un examen comme dans une consultation au cabinet, ou presque. Qu’on en juge.
6 dispositif médicaux connectés réunis sur un seul appareil
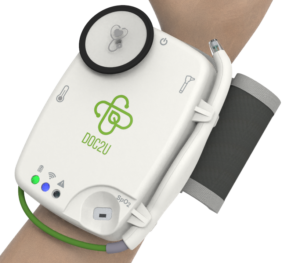

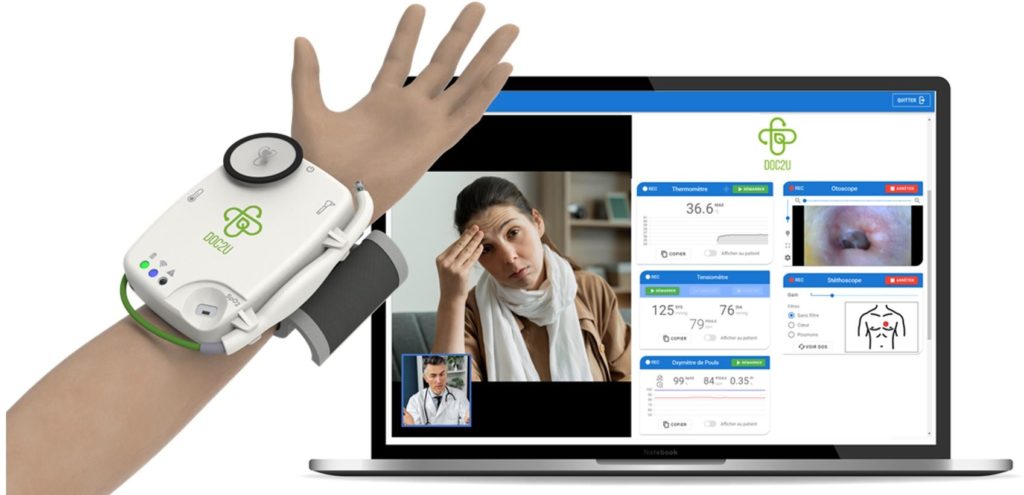 La solution One by Doc2U est un dispositif médical connecté tout en un. Il déploie tensiomètre, cardiofréquencemètre, thermomètre, oxymètre pour les mesures mais offre aussi un stéthoscope et un otoscope dont il transmet le son et les images. Les mesures et les images apparaissent sur l’écran du médecin.
La solution One by Doc2U est un dispositif médical connecté tout en un. Il déploie tensiomètre, cardiofréquencemètre, thermomètre, oxymètre pour les mesures mais offre aussi un stéthoscope et un otoscope dont il transmet le son et les images. Les mesures et les images apparaissent sur l’écran du médecin.Le thermomètre est frontal, l’oxymètre utilise une technologie réflective (on pose le doigt dessus), le stéthoscope s’applique sur la peau, etc. Les mesures, les images et les sons sont transmis sur le Doc2U Cloud sur un serveur HDS (hébergeur de données de santé) d’OVH. Puis envoyées sur l’ordinateur ou la tablette du médecin via la plate-forme de téléconsultation partenaire. Mais les données ne sont pas stockées. Dans cette vidéoconsultation, le patient sera le plus souvent accompagné, mais il peut aussi être guidé par le médecin pour son auto-examen.
Les trois fondateurs pensent proposer leur solution aux pharmacies, aux services de soins à domicile, aux EHPAD, aux CPST (déserts médicaux), en entreprise via des mutuelles.
Le matériel sera en location avec un abonnement de quelques dizaines d’euros pour la plate-forme web. Elle pourra s’intégrer aux logiciels métier en marque blanche.
Plusieurs plates-formes de téléconsultation sont déjà compatibles avec la solution Doc2U telles MesDocteurs, ConexSanté, Medaviz, Promotal, Diabilive et MediSport.
Une levée de fond de 3 millions d’euros est en cours. Les premières préséries sont en cours de fabrication en France. Doc2U sera présenté à Santexpo (17-19 mai) à la porte de Versailles.Buzz Médecin fera un test dès que possible.
Pro Santé Connect , un accès plus sécurisé aux services numériques de santé
Dans le cadre du référencement Ségur de leurs logiciels, les éditeurs doivent intégrer Pro Santé Connect. Cet outil facilite et sécurise la connexion des professionnels de santé aux différents services numériques en santé. Il deviendra obligatoire sur tous les services sensibles à partir de début 2023. Buzz Médecin vous explique ce que cela change en pratique sur votre poste de travail.
Accès au DMP, à AmeliPro, aux téléservices, aux messageries sécurisées entre professionnels, au logiciel de coordination pour les CPTS, déclaration des maladies obligatoire, etc… Les services numériques de santé se multiplient avec les différents mots de passe et les problèmes de sécurité afférents (on a vu récemment des fuites de données liées à des compte Ameli pharmacien).
D’où l’idée de développer, pour les professionnels de santé enregistrés dans le RPPS (Répertoire partagé des professionnels de santé), une porte d’entrée unique, avec un seul code associé à la CPS ou à la e-CPS.
En pratique, pour les professionnels qui ouvrent déjà leur logiciel avec une CPS, rien ne change.
« Avec Pro Santé Connect, il suffit de se connecter une seule fois au début de la journée » assurent les responsables du projet à la DNS (Délégation ministérielle au numérique en santé) et à l’ANS (Agence du numérique en santé).
En ouvrant son logiciel de gestion de cabinet, avec sa CPS, le médecin aura donc d’emblée accès à tous les services numériques en passant par la fenêtre Pro Santé Connect et s'il reste actif, pourra passer de l'un à l'autre sans ré-identification.
Pour les médecins dont la CPS n'est pas présente ou pas accessible (laissée sur le lecteur du secrétariat pour la facturation par exemple) et qui utilisaient le couple log-in/mot de passe, a été développée une alternative sécurisée à la carte CPS, l’application e-CPS. avec une double sécurisation.
Une fois que cette application est activée, il suffit de saisir le numéro RPPS dans la fenêtre Pro Santé Connect sur votre logiciel ou sur le service numérique pour recevoir une demande d'authentification à valider sur votre mobile ( comme pour un achat sur le web). Plus de 300 000 professionnels de santé ont déjà adopté cette solution, notamment pour les usages en mobilité.La force de Pro Santé Connect par rapport à l'intégration des services par les éditeurs c'est d'éviter une ré-identification du médecin qui prend un peu de temps (page de redirection).
Ce sont en effet les services numériques en santé qui intègrent Pro Santé Connect. Ils sont déjà 130 dont Mailiz (le service de messagerie gratuit de l’ANS), SI-DEP (déclarations des tests Covid), l’espace régional SARA en Rhône-Alpes etc.). L’intégration d’AmeliPro est en cours. Et demain celle de la version professionnelle de Mon Espace Santé.
La promesse : passer d’un système à l’autre en un clin d’œil !
On compte actuellement 7 millions d’authentifications par mois au travers de Pro Santé Connect, via principalement l’application e-CPS. Une chose est certaine, l’accès par login/mot de passe, dans le domaine de la santé, a vécu. Mais Pro Santé Connect n'aura pas le droit à la panne !Bonnes pratiques de la téléconsultation en médecine libérale : l’Assurance maladie diffuse une charte
L’Assurance maladie a diffusé le 12 avril une charte de bonnes pratiques de la téléconsultation élaborée avec les syndicats signataires de la convention médicale et l’Ordre des médecins, comme prévu par l’avenant 9, pour accompagner le développement de la pratique de la téléconsultation.
Ce document de 10 pages rappelle les grands principes qui doivent régir l’activité de téléconsultation et interprète les dispositions de la convention médicale concernant la prise en charge des téléconsultations par les médecins libéraux conventionnés.
Principe de base : le médecin consultant juge de la pertinence de la téléconsultation. Aucune situation médicale n’est à priori exclue mais c’est au médecin de décider de ce qui peut être effectué à distance plutôt qu’en face à face.
Le respect des enjeux de qualité et de sécurité des soins reste primordial. Le professionnel de santé doit être authentifié et le patient identifié.
Quelques obligations : la eprescription à partir du 31/12/ 2024 envoyée par MSSanté sur MonEspaceSanté et dès à présent si possible, le compte rendu de la TC et les actes et prescriptions effectués versés dans le dossier du patient et dans le DMP s’il existe.
Le recours à l’appli carte Vitale est encouragé pour la facturation.
Il est aussi recommandé au médecin de se former à cette nouvelle pratique.Respect du parcours de soins, territorialité et exceptions
La prise en charge par l’Assurance maladie exige trois conditions :
- respect du parcours de soins coordonné (orientation initiale par le médecin traitant)
- alternance de consultations et téléconsultations
- territorialité
Il y a toutefois des exceptions :
- l’accès aux spécialistes en accès direct
- les patients âgés de moins de 16 ans
- le patient n’a pas de médecin traitant
- le médecin traitant n’est pas disponible
- les situations d’urgence
- les détenus
- les résidents des EHPAD ou de centres pour handicapés
Dans ces cinq dernières situations, une téléconsultation de proximité peut être proposée dans le cadre d’une organisation coordonnées territoriale de télémédecine, avec des médecins volontaires sur le territoire.
Autre exception : les patients résidant en zone ayant une offre de soins insuffisantes (« déserts médicaux »).Une pratique limitée à 20% de l'activité
Un médecin ne peut pas réaliser plus de 20% de son activité globale conventionnée à distance (téléconsultation et téléexpertises cumulées) sur une année civile (1er janvier-31 décembre) et c’est également valable pour les médecins sollicités pour exercer sur des plateformes de téléconsultation.
Les médecins y travaillant doivent faire preuve de vigilance sur le respect de ces règles .
La charte le rappelle :« la réalisation de téléconsultation par le biais des plateformes commerciales de télémédecine n’exonère en aucun cas le médecin de ses obligations déontologiques »
Quant à l’implantation des télécabines de téléconsultation, elle doit se faire en lien avec les PS du territoire et les organisation territoriales coordonnées de télémédecine.On voit que l’activité des plateformes se trouve de fait encadrée par cette charte.
Pharmagest devient Equasens : du logiciel pour les pharmacies à l’interopérabilité de l’écosystème santé
Le 28 mars 2022, le groupe Pharmagest a annoncé qu’il allait prendre le nom d’Equasens plus en adéquation avec ses nouvelles activités dans les établissements, les maisons de santé et les cabinets de médecins libéraux. L’occasion d’un événement organisé dans son siège à Villers-lès-Nancy. Et pour Buzz Médecin de découvrir ce groupe qui compte désormais des médecins parmi ses clients.
 Thierry Chapusot, son actuel président, va soumettre à l’assemblé générale du 6 mai prochain, le projet de changement de nom du groupe Pharmagest en groupe Equasens. Pharmagest tire son origine de la coopérative Wellcoop (qui en possède toujours la majorité) fondée il y a 37 ans à Nancy par 4000 pharmacies pour bénéficier d’achat en gros. L’activité de grossiste sera revendue pour se consacrer à l’informatisation des officines où le tiers payant va bientôt arriver. Introduit en bourse en 2000, Pharmagest investit les établissements avec le rachat de Malta informatique (2900 EHPAD) et d’Axigate et enfin d’ICT dont le logiciel Chorus équipant des MSP. Le dernier rachat en date, celui de Prokov éditions et de son logiciel Medistory l’a fait entrer dans les cabinets médicaux.
Thierry Chapusot, son actuel président, va soumettre à l’assemblé générale du 6 mai prochain, le projet de changement de nom du groupe Pharmagest en groupe Equasens. Pharmagest tire son origine de la coopérative Wellcoop (qui en possède toujours la majorité) fondée il y a 37 ans à Nancy par 4000 pharmacies pour bénéficier d’achat en gros. L’activité de grossiste sera revendue pour se consacrer à l’informatisation des officines où le tiers payant va bientôt arriver. Introduit en bourse en 2000, Pharmagest investit les établissements avec le rachat de Malta informatique (2900 EHPAD) et d’Axigate et enfin d’ICT dont le logiciel Chorus équipant des MSP. Le dernier rachat en date, celui de Prokov éditions et de son logiciel Medistory l’a fait entrer dans les cabinets médicaux.Cinq divisions

Le nouvel Equasens regroupe donc cinq divisions que les participants de l’événement découvrent au cours d’ateliers:
- Pharmagest reste la division pharmacie du nouveau groupe. C’est aussi la plus grosses avec près de 150 millions de Chiffre d’affaires (CA), 540 collaborateurs et 12000 pharmacies équipées (43% du marché). Son logiciel phare devient id et se dote de nouvelles fonctions pour le management des officines.
- e-Connect, c’est 18,6 millions de CA et 115 000 professionnels de santé équipés avec les lecteurs de Kapelse ainsi qu’ un service d’accompagnement du maintien à domicile des personnes âgées, Noviacare : une box autonome et communicante et des capteurs intelligents qui détectent les situations anormales, le tout reliée à un centre d’écoute 24h/24 avec une application pour les aidants qui contribue à maintenir le lien. (49,50 euros/mois avec un crédit de 50% pour service à la personne)
- La division Axigate Link, 28 millions de CA en 8 sociétés, 220 p. 3100 Ehpad, 930 structures de soins à domicile. Chorus relooké et augmenté d’une nouvelle application devient Medilink. Et sort un nouveau logiciel pour les infirmières, Infilink
- La branche financement (solutions de leasing pour 4825 pharmacies, 75 millions de CA) constitue la division Fintech. Avec le recyclage du matériel récupéré en fin de contrat, le leasing s’inscrit dans l’économie circulaire…
- Enfin, Medistory avec ses 20 collaborateurs (dont 8 en RD) ses 9500 médecins équipés soient 15 000 utilisateurs et son CA de 5 millions d’euros est devenu à lui tout seul la division Medical Soft. Le label Ségur devrait arriver au mois d’avril, précise Dominique Goursaud, nouveau président de Prokov éditions.Les ambitions du HUB PandaLab
Et par-dessus tout ça, Equasens qui a racheté le système de messagerie médicale instantanée PandaLab, va proposer au marché le HUB PandaLab, la passerelle numérique de santé offrant des facilités d’interconnexion au bénéfice du patient. « De l’interopérabilité pour notre écosystème mais aussi avec les applications d’autres éditeurs ». Les données seront hébergées sur les serveurs certifiés HDS de Pharmagest Interactive.
La devise d’Equasens reste identique à celle de Pharmagest : « Plus de techno pour plus d’humain ».Téléconsultation en médecine générale : un complément à consommer avec modération
La session du Collège de médecine générale sur le « bon usage de la télémédecine » le 24 mars pendant le 15ème congrès CMGF qu’il organise, l’a bien montré. La téléconsultation fait aujourd’hui partie de la pratique du médecin généraliste mais comme un complément dont il faut éviter les écueils et les risques.
En mars 2020, 75% des généralistes ont effectué des téléconsultations, à leur satisfaction et à celle des patients, si l’on en croit les sondages. L’explosion liée la pandémie et facilitée par la prise en charge à 100%, est évidemment retombée mais cette manière de consulter s’inscrit désormais dans la pratique. 30% des MG ont fait au moins une téléconsultation au cours de ces trois derniers mois, selon un chiffre communiqué au Congrès par le ministère de la Santé.
Bref, comme le souligne Serge Gilbert, vice-président du Collège, la télémédecine est entrée dans les mœurs.
« Les médecins généralistes la voient comme un complément » assure le Dr Adeline Jouanin (Rennes) en s’appuyant sur les résultats d’un projet qui en a mesuré l’acceptabilité chez les médecins. Le risque de déshumanisation est contrebalancé par la coopération et la confiance du patient qui sont un préalable.Se former au relationnel d’un examen clinique à distance
Autant organiser dès à présent une formation adaptée aux futurs médecins.
Le déroulé de l’examen clinique est différent mais un examen clinique à distance reste possible avec des spécificités. « C’est une approche centrée sur le patient avec des compétences relationnelles », expliquent les Drs Céline Buffel-Du-Vaure et Stéphanie Sidorkiewicz, maîtres de stage à l’université Paris-Cité. L’essentiel est de savoir déceler la situation d’urgence et le moment où il convient de convoquer le patient en présentiel. Se former au relationnel cela s’apprend, et il n’y a pas forcément plus de dérives qu’en présentiel. Même si la littérature montre qu’à situation égale, il y aurait, par exemple, plus de prescriptions d’antibiotiques inadaptés chez les enfants. Les deux consoeurs ont testé un programme de simulations de cas auprès d’internes en stage avec des acteurs formés. Des grilles standardisés d’observations s’appuyant sur les recommandations sont une piste à explorer. Un participant de la session annonce d'ailleurs être en train de rédiger un traité de télé sémiologie.Risques et recommandations
Le Conseil national de l’Ordre des médecins vient d’ actualiser
son document en ligne sur les mésusages de la téléconsultation. Le Dr Stéphane Oustric, son délegué général aux données de santé et au numérique, généraliste à Toulouse, s’en est fait largement écho en rappelant le principe initial de l’ancrage territoriale et le préalable de la connaissance physique du patient. Le CNOM reste opposé à l’utilisation des plates-formes offreuses de soins avec des médecins installés dans des centres de santé qui assurent des téléconsultations. « C’est encourager le nomadisme médical. Nous avons dénoncé ces pratiques. C’est le cadre conventionnel qui veut faire évoluer ces principes. »
Le cadre conventionnel a, rappelons-le, limité à 20% le taux de téléconsultation dans la pratique d’un médecin. Ils sont moins de 4% à dépasser ce seuil, assure une représentante du ministère de la Santé.
« Les NTIC sont une chance pour la médecine mais la médecine, ce n’est pas les NTIC. » Le vice-président du Collège, bien conscient qu’il y a un marché derrière la télémédecine, a enfoncé le clou : il faut éviter les écueils et les risques qui sont de se limiter au motif initial de consultation en ignorant un motif caché, de ne pas relier les épisodes entre eux ce qui peut retarder le diagnostic, de favoriser le nomadisme médical.
Le Collège recommande en particulier de :
-prévoir avec le patient un cadre calme et des conditions techniques adaptées
-pouvoir disposer de documents concernant le motif de téléconsultation et si possible le dossier médical
-préconiser une assistance pour les plus fragiles et les plus vulnérables
- se poser la question de savoir si la situation clinique est adaptée au format téléconsultation et si la gravité ne nécessite pas une hospitalisation d’urgence
- consacrer du temps à l’écoute et connaître l’environnement médico-social et territoriale
- prévoir une consultation en présentielle rapidement ou en différé
- éviter un recours trop fréquent voire exclusif à la téléconsultation
- former le patient en particulier contre l’abus de téléconsultation (pas d’effort de déplacement !)Des plates-formes en quête de nouveaux services
Sur les stands des plates-formes présentes au Congrès (Medadom, Livi, Medaviz, Mes docteurs mais aussi Doctolib et Maiia), pour « recruter « des médecins partenaires, on regrette cette position plutôt négative vis-à-vis de la téléconsultation.
Ces sociétés multiplient les projets. Medadom dit avoir installé 2.000 bornes de téléconsultation dans les pharmacies et les entreprises, Medaviz s’intéresse aux structures pour s’inscrire dans le parcours de soins et vient par exemple de déployer sa solution pour soulager les urgences pédiatriques des hôpitaux de Mantes-La Jolie et de Poissy, lors des épisodes épidémiques. Des infirmiers ne guideront vers les urgences que les cas les plus graves et les autres seront accompagnés vers une téléconsultation auprès des médecins de garde (une trentaine de praticiens du département la nuit et le WE).Sans doute faudrait-il dans chaque cas s’interroger aussi sur les besoins réels de la population...
Les stylos à insuline connectés rechargeables arrivent sur le marché français
Novo Nordisk, l’un des leaders mondiaux de l’insuline, vient d’annoncer la disponibilité en France de ses premiers stylos à insuline connectés réutilisables. Un outil supplémentaire pour l’auto surveillance de la glycémie.
Depuis quelques années, les diabétiques ont à leur disposition de plus en plus d’ outils connectés. Applications sur smartphone pour tenir son carnet, lecteurs de glycémie connectés, capteurs de mesure en continue de la glycémie, pompe à insuline jusqu’au « pancréas artificiel » comme Diabeloop, utilisant des algorithmes pour le contrôle du diabète ( mais réservés à certains diabètes mal équilibrés).
La dernière évolution en date est donc de faire dialoguer les données de surveillance de la glycémie, par glucomètre connectée ou en continu par capteur, avec les données de délivrance des doses d’insuline. Ce qui suppose de connecter les stylos à insuline apparus au début des années 80.
Ainsi on a vu arriver, Mallya, une capsule compatible avec plusieurs stylos jetables qui en collecte les données ( distribué par Roche Diabète, non remboursé) pour transmission vers un smartphone. Et aux Etats-Unis, il existe le stylo Inpen, qui communique par Bluetooth avec plusieurs capteurs de glucose.Connectés et remboursés
 NovoPen 6 et NovoPen Echo Plus sont les premiers stylos connectés réutilisables à arriver sur le marché français. Ils bénéficient de la même prise en charge que les stylos à insuline classique ( 43,03 euros/ an et par patient). Ils enregistrent automatiquement la dernière dose visible sur l’écran avec le temps écoulé et gardent en mémoire 3 mois d’injection (800 doses). Les données sont transférées vers une application de suivi du diabète par technologie NFC (Near field communication) où les appareils sont placés à deux cm l’un de l’autre pendant 3 à 10 secondes.
NovoPen 6 et NovoPen Echo Plus sont les premiers stylos connectés réutilisables à arriver sur le marché français. Ils bénéficient de la même prise en charge que les stylos à insuline classique ( 43,03 euros/ an et par patient). Ils enregistrent automatiquement la dernière dose visible sur l’écran avec le temps écoulé et gardent en mémoire 3 mois d’injection (800 doses). Les données sont transférées vers une application de suivi du diabète par technologie NFC (Near field communication) où les appareils sont placés à deux cm l’un de l’autre pendant 3 à 10 secondes.
Ils font ainsi offices de carnet. Mais rendent surtout possibles une analyse précise des doses injectées et leur rapprochement avec les données de glycémie provenant de dispositifs de mesure. Une étude pilote en vraie vie sur 6 mois de suivi avec 5 visites auprès de 94 patients équipés de capteur de mesure en continu du glucose et de stylos connectés, a montré une amélioration du contrôle glycémique. Les patients sont alertés par le capteur en cas d’hyperglycémie. Ce qui les amène à une injection d’insuline rapide ou bolus. L’analyse des données par le médecin avec le patient permet d’augmenter le temps passé dans la cible (+ 8,5%), de réduire les périodes d’hypoglycémie, de diminuer le nombre de doses oubliées de 43,1% et d’augmenter les doses de bolus de 27,9%.
Pour le Pr Bruno Guerci, du CHRU de Nancy, le couple mesure du glucose et gestion de l’insulinothérapie est « fusionnel ».
Ces stylos seront particulièrement utiles aux patients distraits qui ont tendance à sous doser.Télésurveillance du diabète
La présence du stylo injecteur connecté s’inscrit dans les programmes de télésurveillance du patient diabétique (le référentiel est sorti le 18 janvier 2022).
Novo Nordisk a déjà noué pour la France des partenariats avec MyDiabby, Abbott (et son FreeStyle libre) et Diabnext, plate-forme de télémédecine utilisée notamment par les Hospices civiles de Lyon, qui vient d’être rachetée par l’américain Glooko. Les deux plateformes vont fusionner sous le nom de Glooco XT. Tandis qu'Abbott vient de sortir le Freestyle Libre 3, où le capteur envoie directement ses mesures par Bluetooth sur le téléphone du patient. Encore plus pratique. La nouvelle application FreeStyle Libre Link d'Abbott récupère par un simple scan les doses d'injection d'insuline enregistrées par les deux modèles de stylo.Les NovoPen sont des dispositifs médicaux de type II B. Ils sont dotés d’ une pile lithium qui leur assure une durée de vie de 5 ans. Il existe en deux modèles : le NovoPen 6 avec sa cartouche de 60 unités, que l’on peut incrémenter une par une et le NovoPen Echo Plus, adapté au secteur pédiatrique avec une cartouche de 30 unités incrémentables par demi dose.
Marché de la télétransmission SESAM-Vitale : stable en parts de marché mais poussé par la mobilité
Le GIE SESAM-Vitale a mis en ligne début février son étude de marché annuelle concernant les éditeurs de logiciels métier des professionnels de santé libéraux. Un marché assez stable avec des positions confortées par des rachats et un nouveau venu, Doctolib Médecin et sa Doctolib App qui représente la nouvelle tendance de l'homologation Logo Mobilité.
La période d’étude de ce rapport de 49 pages va de juillet 2020 à juin 2021 et mérite donc déjà une actualisation. Il s’appuie sur la télétransmission des feuilles de soins et l’usage des téléservices de l’Assurance maladie sur lesquels le GIE regroupe toutes les statistiques.
Un chiffre toujours d’actualité : les 15 premiers éditeurs font 81,2% du marché de la télétransmission des professionnels de santé. Compugroup Médical France reste avec 21,7% à la première place confortée par les récents rachats d’Epsilog et d’Aatlantide, suivi de Cegedim Santé à 18,7 (qui n’avait pas encore racheté Medimust), de CBA à 7 ,1 etc. On retrouve Sephira à 4,8% et Prokov à 2,5% (avec les seuls médecins).
Le rapport note la forte progression de Comunica (Weda) et l’arrivée de Doctolib Médecin
En nombre de FSE émises, ce sont bien sûr les logiciels pharmaciens ( Pharmagest et Cegedim) qui arrivent en tête suivis des logiciels de laboratoire d’analyse. L’étude fait aussi un point sur l’utilisation des téléservices. On découvre ainsi qu’en janvier 2021, seul AATi (arrêt de travail) et IMTi (recherche du médecin traitant) atteignaient 20% d’utilisation. HRi (Historique des remboursements) stagne à 5%. Ses données seront, rappelons-le versées, dans Mon Espace Santé. Le GIE se félicite ensuite de la modernisation du parc : 86% des PS sont équipés d’un OS à jour et 88% de composants à jour. Et du nombre croissant d’éditeurs prêts pour la généralisation de l’appli CV qui accuse un certain retard.Le référentiel TLA remplacé par le logo Mobilité
C’est annoncé officiellement dans ce document. Le référentiel TLA, terminal lecteur applicatif qui permet des créer des FSE en déplacement pour les récupérer et les télétransmettre sur un ordinateur, a vécu. Les homologations n’ont plus cours depuis juillet dernier. Et la commercialisation cessera à la mi 2023, est-il indiqué.. L’industriel du secteur, interrogé par Buzz Médecin à ce sujet, se veut rassurant : les anciens TLA pourront continuer à être utilisés et seront maintenus pendant plusieurs années.
Mais il est vrai que le référentiel n’était plus adapté à l’interrogation des téléservices permettant de vérifier les droits des assurés (ADRi) et des mutuelles (pour le tiers payant).
Les nouveaux matériels doivent être connectés pour que la télétransmission soit également effectuée en mobilité.
Devançant ces évolutions, les éditeurs ont développé de nouveaux services en ligne utilisables en mobilité qui sont déjà homologués comme CGMeVitale d’Imagine Edition, Stellair intégral d’Olaquin, SimplyVitale de RM Ingénierie, Ubinect mobile et IntellioNext de Sephira , Doctolib App, FSV de Juxta (pour les centres de santé) et Agathe e-motion de CBA.
 Ils sont estampillé du nouveau logo Mobilité.
Ils sont estampillé du nouveau logo Mobilité.
En visite, ils sont utilisables sur une tablette avec un lecteur de carte en sus comme le Neo connecté d’Olaqin ou intégré à la tablette (Simply Vitale pour les infirmières par exemple).
Certains disposent d’une application FSE (création et envoi) sur smartphone. Ce qui a exigé de franchir un obstacle : les composants SESAM-Vitale ne sont pas compatibles avec iOS et Android, les systèmes d’exploitation des smartphones.
D’où la mise au point de nouveaux petits lecteurs PC/SC communicant avec le smartphone comme de mini-serveurs. C’est le Doctolib Lecteur et la Doctolib App, le DCS-BT de Sensyl avec l’app mobile Ubinect (kiné), le TED (de Kapelse) utilisé par l’app Agathe You de CBA (infirmières) et bien d’autres en préparation. Ces lecteurs ne sont fournis qu’aux éditeurs dans le cadre de services applicatifs. Buzz Médecin y reviendra.Ouverture officielle de Mon Espace Santé : l’utilisateur aura la main et l’Etat reprend la main
L’ouverture le 3 février de Mon Espace Santé va s’accompagner d’une importante campagne de communication. Buzz Médecin a suivi un brief de presse et une conférence de presse
 présentant le nouveau carnet de santé en ligne des Français.
présentant le nouveau carnet de santé en ligne des Français..
« C’est un grand jour pour notre système de santé » a déclaré Olivier Véran, ministre des Solidarité et de la Santé, pour la présentation officielle de Mon Espace Santé, le 3 février. Une innovation qu’il compare à celle de la Carte Vitale lancée il y a 25 ans, devenue une référence pour les Français. Mais encore faut-il que Mon Espace Santé rencontre un succès plus rapide que la petite carte verte qui connut des débuts laborieux. Autre temps. Thomas Pesquet n’était pas encore allé dans l’espace pour nous faire rêver. Cette fois « les Français et les professionnels sont prêts » pour ce service « que nous devrions avoir depuis beaucoup plus longtemps ».Un produit ergonomique universel
Dominique Pon et Laura Letourneau, respectivement responsable et déléguée du numérique en santé suivent leur feuille de route pas à pas mais au pas de course, et attendent une multiplication par 25 des échanges de documents en deux ans.
 Depuis SESAM-Vitale, on a changé de méthode. La co-construction est de mise tant du côté patient que du côté professionnel de santé ou encore du côté des industriels. Un ménage à trois pour un « produit ergonomique universel ».
Depuis SESAM-Vitale, on a changé de méthode. La co-construction est de mise tant du côté patient que du côté professionnel de santé ou encore du côté des industriels. Un ménage à trois pour un « produit ergonomique universel ».
« Vous aurez la main, c’est vous qui pourrez décider » a martelé Olivier Véran, car les sondages le montrent, les Français sont encore frileux sur le partage de leurs données de santé. Décider de montrer ou non tel ou tel document, d’autoriser un professionnel ou non et même de refuser l’accès au SAMU … Et surtout de refuser la création automatique de cet Espace Santé.
Mais pour les pouvoirs publics, il s’agit bien de «reprendre la main » sur le secteur de l’informatisation de la santé où « depuis 20 ans , c’est le bazar » souligne Dominique Pon, qui est aussi directeur de la clinique Pasteur à Toulouse. Le Ségur numérique, c’est la promesse de logiciels métier qui vont enfin pourvoir communiquer et respecteront les mêmes normes. Pour la CNAM, c’est un vieux rêve qui se réalise. Celui des promoteurs de SESAM-Vitale.
Pour cela, les pouvoirs publics ont acheté le déploiement des logiciels compatibles référencés Ségur sur le terrain en finançant les éditeurs et dans le cadre de l’avenant 9, les médecins recevront un forfait pour les utiliser. « Un mécanisme innovant ».Pris sur le budget de 2 milliards du Ségur numérique lui-même alimenté par les fonds de la Communauté européenne. Dès la fin de 2022, la délégation au numérique en santé et la CNAM visent un nouveau schéma de partage des données entre professionnels qui seront tous équipés de MSSanté.
Fin 2023, les professionnels de santé, dans les cabinets et les établissements, devraient tous utiliser des logiciels compatibles (référencés Ségur) et tous les documents arriveront automatiquement dans le dossier médical en ligne de Mon Espace Santé.
« Il faut qu’en quelques mois, les acteurs, usagers comme professionnels, trouvent un intérêt l’utiliser » .Sur Buzz médecin, une nouvelle rubrique Mon Espace Santé en pratique vous tiendra au courant des évolutions.
La santé numérique, de MonEspaceSanté aux thérapies digitales
A quelques jours de l’ouverture officielle de Mon Espace Santé le 3 février, Interaction Healthcare a organisé comme chaque année et pour 2022, les Grandes tendances de la eSanté depuis PariSanté Campus, le nouveau centre de développement de la santé numérique inauguré le 14 décembre dernier. Rapide survol de cette demi-journée dense, du Ségur Numérique aux nouveautés du CES de Las Vegas.
 L’ambition est bien celle-là : faire de la France un des leaders du numérique en santé , insiste le Pr Antoine Tesnières, directeur de PariSanté Campus. En se souvenant que l’objectif doit rester l’amélioration du système de santé au profit des soignants et des patients. Dominique Pon et Laura Létourneau, respectivement responsable et déléguée ministériels de la Délégation au numérique en santé (DNS) le rappellent il n’y a jamais eu un tel alignement des planètes pour le numérique en santé. On a posé les bases. Le Ségur numérique se déploie avec la mise à jour des logiciels (des centaines de milliers à mettre à jour). « A l’horizon de 18 à 24 mois, on sera leader européen, voire mondial en numérique en santé » s’enthousiasme Dominique Pon. Mon Espace santé, il faut que les Français s’en saisissent, et comme on est en France, cela prendra du temps. Mais « d’ici 2 ans , ce sera un outil majeur », ajoute la déléguée .
L’ambition est bien celle-là : faire de la France un des leaders du numérique en santé , insiste le Pr Antoine Tesnières, directeur de PariSanté Campus. En se souvenant que l’objectif doit rester l’amélioration du système de santé au profit des soignants et des patients. Dominique Pon et Laura Létourneau, respectivement responsable et déléguée ministériels de la Délégation au numérique en santé (DNS) le rappellent il n’y a jamais eu un tel alignement des planètes pour le numérique en santé. On a posé les bases. Le Ségur numérique se déploie avec la mise à jour des logiciels (des centaines de milliers à mettre à jour). « A l’horizon de 18 à 24 mois, on sera leader européen, voire mondial en numérique en santé » s’enthousiasme Dominique Pon. Mon Espace santé, il faut que les Français s’en saisissent, et comme on est en France, cela prendra du temps. Mais « d’ici 2 ans , ce sera un outil majeur », ajoute la déléguée .
En attendant, il faut penser aux 13 millions de Français qui n’accèdent pas au numérique et faire baisser l’ « illectronisme ». L’accompagnement est prévu tant pour les patients que pour les professionnels de santé. Des conseillers dans les CPAM pour les PS, les conseillers du réseau France Services etc. ont tous été formés à l’utilisation de MonEspaceSanté. De nombreuses réunions, concertations ont été organisées lors des expérimentations. Un des souhaits émergents : retrouver des standardistes quand on téléphone à l’hôpital ! Le numérique ne doit pas faire oublier l’humain.Grandes tendances et perspectives
Au CES 2022, les grandes tendances Santé tournent autour de l’intelligence artificielle, des thérapies digitales avec modèle de remboursement, la télémédecine, les jumeaux numériques, le Metaverse et la santé .
Si les jumeaux numériques de cerveau et de cœur présentés sur le stand de Dassault Systèmes pour aider les chirurgiens sont encore expérimentaux, si les formations médicales sur le Metaverse, le nouvel univers virtuel en train de naitre en 3 dimensions, sont encore des projets, la télésurveillance, et les thérapies digitales commencent à faire l’objet de remboursement.
La télésurveillance, prise en charge depuis le 1er janvier 2022, demande de nouvelles organisations qui ne sont pas encore en place, souligne Marie-Laure Saillard, vice-présidente du LET (les Entreprises de télémédecine-télésanté) qui regroupe 400 sociétés.
Du côté des thérapies digitales, on peut citer Deprexis, une plate-forme qui aide les patients présentant un diagnostic de dépression et qui a fait la preuve de son efficacité.
Les dispositifs médicaux ouvrent une nouvelle ère d’évaluation en vie réelle, explique le Pr Fabrice Denis, oncologue au Mans. Les essais cliniques sont décentralisés et ce qui aurait pris 5 ans, se fait en quelques mois. Ainsi d’une plate-forme qui en recueillant les symptômes des enfants permet de repérer dès 11 mois et non à 5 ou 6 ans, des troubles du développement. L’étude portant sur 6000 patients sera prochainement publiée. Et c’est beaucoup moins couteux que les études randomisées. Il devient indispensable que les étudiants soient formés et informés sur les dispositifs numériques thérapeutiques.
La santé numérique apparait aujourd'hui comme un segment de marché monétisable rapidement. Outre Atlantique, les investissements dépassant les 100 millions de dollars ont doublé entre 2020 et 2021. 24 entreprises de la Medtech sont entrées au Nasdaq. ce n'est pas sans risque mais les remboursements se multiplient. Et les PU-PH français n’hésitent plus à se lancer comme Nicolas Bourdel (Clermont-Ferrand) qui présentait au CES, SURGAR, start-up de chirurgie augmentée pour certaines tumeurs du foie et de l'humerus.Voir aussi sur les tendances le livre blanc : le praticien connecté de Denise Silber
Tests de logiciels et matériels pour médecins & cabinets médicaux
05
Mai
2022
22
Avr
2022
13
Avr
2022
29
Mar
2022
04
Fév
2022


