Un département Télésanté et innovation numérique à la CNAM
La Caisse nationale de l’Assurance Maladie (CNAM) a annoncé le 16 novembre dans un communiqué la création en son sein d’un département dédié à la Télésanté et Innovation numérique.
« Le numérique en santé constitue un virage majeur pour le système de santé et l’Assurance Maladie » C'est bien de le reconnaitre car face à l’essor de la santé numérique ou e-santé, et aux cotés des autres acteurs publics (DNS, ANS, etc.), l’Assurance maladie se trouve occuper une place importante car elle est à la fois financeur, opérateur, régulateur et accompagnateur des usagers du système de santé. La prise en charge de la téléconsultation, de la téléexpertise et demain de la télésurveillance de certaines pathologies chroniques sont des exemples de ces évolutions. Sans compter les DM connectés et certains logiciels d’aide au diagnostic à base d’algorithme.
Aider à définir ce qu'il faut rembourser
Se doter d’un département spécialisé Télésanté et Innovation numérique apparait donc indispensable. D’autant plus que le régulateur doit suivre un foisonnement d’innovations. « Des dispositifs médicaux, des applications et des services numériques , souligne le communiqué, sont actuellement utilisés par les patients et les professionnels de santé sans avoir été évalués par les autorités sanitaires et en dehors de tout cadre, au risque de perturber l’organisation des soins au lieu de la fluidifier. »
Le rôle du nouveau département dont la direction a été confiée depuis le 27 octobre à Laurie Soffiati, membre de la dernière promotion de l’ENA (2020-2022), sera d’élaborer et piloter la stratégie de l’Assurance maladie en matière de télésanté et de santé numérique, en lien avec les différents acteurs publics concernés. Il est directement rattaché à Marguerite Cazeneuve, Directrice Déléguée à la Gestion et à l’Organisation des Soins (DDGOS. Parmi ses missions, une veille sur les nouvelles technologies et les nouveaux usages pour évaluer leur impact potentiel sur le système de santé et l’offre de soins. « Il contribuera à la définition des modalités d’encadrement, de référencement et de remboursement des acteurs de la télésanté (télésurveillance, téléconsultation, téléexpertise, etc.) et de la santé numérique, que ce soit des applications à destination des patients (parcours patient, thérapies digitales, etc.) ou celles utilisées par les professionnels de santé (e-parcours, messagerie instantanée, aide au diagnostic, etc.). ». En essayant d'anticiper les évolutions à venir ?En savoir plus : Dans un entretien avec notre confrère en ligne TIC Santé, ses deux responsables voient ce département comme "une interface entre l'écosystème et les enjeux métiers de l'Assurance maladie"
Logiciel référencé Ségur : l’obligation n’est qu’en 2023 et une 2e session est en cours
Les éditeurs de logiciels de gestion de cabinet non encore référencés Ségur se sont inscrits pour la 2ème session, en cours jusqu’à fin avril 2023. Si les utilisateurs des 14 logiciels référencés doivent passer commande avant le 30 novembre, tous les médecins doivent savoir que ce n’est qu’en 2023 qu’il sera indispensable d’utiliser un logiciel Ségur pour toucher le forfait structure.
 En septembre, 14 logiciels de gestion de cabinet étaient référencés Ségur et leurs utilisateurs doivent commander les nouvelles versions auprès de leurs éditeurs avant ce 30 novembre pour bénéficier de la mise à jour et de la formation prises en charge. Mais pas d’affolement, D’autres éditeurs sont encore en cours de référencement.
En septembre, 14 logiciels de gestion de cabinet étaient référencés Ségur et leurs utilisateurs doivent commander les nouvelles versions auprès de leurs éditeurs avant ce 30 novembre pour bénéficier de la mise à jour et de la formation prises en charge. Mais pas d’affolement, D’autres éditeurs sont encore en cours de référencement.
Et ce n’est qu’en 2023 qu’il sera indispensable de travailler avec un logiciel référencé pour toucher le volet 1 du forfait. Les négociations qui viennent de s’ouvrir dans un climat assez tendu, puisque les syndicats réclament en préalable, un engagement sur une augmentation des actes, peuvent encore modifier la donne.Forfait structure 2022 : ce qui change et ce qui ne change pas
Pour toucher le forfait structure 2022, dont le volet 1 vaut 400 points (contre 200 en 2021) la seule obligation est d’utiliser un logiciel compatible DMP avec un LAP certifié HAS et une télétransmission cahier des charges Addendum 6. C’est en 2023, qu’il faudra un logiciel référencé Ségur pour toucher ces 400 points.
Ce qui change en 2022, c’est le volet 2 avec notamment l’entrée en scène de l’usage du DMP et d’une messagerie de santé sécurisée (MSSanté, Apicrypt, etc..) qui rapporte 40 points chacun. L’indicateur est renseigné automatiquement si l’usage a été effectif. Sinon, il faut fournir un justificatif. (voir les détails dans la rubrique de Buzz Médecin).
Donc logiciel référencé ou pas, vous pourrez toucher votre forfait structure 2022 en 2023.Le référencement continue
Les éditeurs non encore référencés que nous avons interrogés sont cependant en cours de référencement pour que leurs milliers d’utilisateurs, ne soient pas lésés. C’est souvent leur taille plus modeste qui ne leur a pas permis de suivre à temps les exigences du référencement. Devant la communication de l’Assurance Maladie sur le caractère obligatoire du référencement Ségur, ils ont dû rassurer leurs clients et expliquer que l’obligation était pour 2023.
« Nous avons dû gérer beaucoup d’appels, souligne-t-on chez FISI, nous avons eu l’impression d’être traités comme des logiciels « obsolètes » alors qu’au départ, le Ségur nous a paru vraiment intéressant. Les gros éditeurs avaient déjà des informations venant des cliniques par lesquelles le référencement a commencé. Pas nous. Nous avions la messagerie, le DMP, l’appli CV mais pas encore l’addendum 8. C’est en cours en CNDA. Alors, nous n’aurons pas de financement. Mais les clients à jour de leur logiciel, n’auront rien à débourser en plus. » FISImed équipant surtout les spécialistes (1500 cabinets) , seul un quart touche la ROSP. En revanche, il a fallu rassurer les généralistes d’Altyse. »
Chez AlmaPro, le référencement n’est plus qu’une question de jour. « Nous venons de valider l’addendum 8 avec le CNDA et la eprescription est en cours. C'était le seul élément qui nous manquait lors de la première vague. Nous nous sommes inscrits à la 2e vague de référencement dès le 14 octobre et nous espérons obtenir le label Ségur au courant du mois de décembre. »
Pour Medaplix, c’est aussi la prescription qui s’est révélée plus compliquée puisqu’il faut générer un QR code. L’appli CV est déjà intégrée, la messagerie avec Apicrypt. « Nous serons prêts pour fin avril ».
Chez Medassist, le lancement du tout nouveau Hypermed on line sera concomitant avec le référencement Ségur. « Nous ne nous sommes pas précipités car nous avons toujours travaillé sans demander d’argent à l’Etat. Il fallait présenter un logiciel complet. Il nous manquait la certification HAS V2 du logiciel d’aide à la prescription qui vient d’être obtenue et nous sommes en cours d’agrément au CNDA. Nous serons prêts avant la fin avril et les clients passeront sur la nouvelle version pour toucher le forfait structure. »
Souvent, ces éditeurs petits ou de taille moyenne, implantés loin de la capitale, sont aussi très indépendants d’esprit. Ainsi de Pratilog éditeur de Medipratick, qui met généralement un point d’honneur à figurer parmi les premiers pour les évolutions SESAM-Vitale et accès aux téléservices. « La version 29 de Medipratick remplit tous les critères (addendum 8, eprescription), mais finalement nous n’avons pas déposé de dossier. Cela nous a semblé très lourd administrativement car la subvention Ségur n’était versée dans sa totalité à l’éditeur que si ses clients utilisaient les nouveaux services. Est-ce à nous d’exiger de nos utilisateurs qu’ils remplissent le DMP ou utilisent la messagerie médicale sécurisée avec leurs patients ? Le feront ceux qui voudront toucher la globalité du forfait structure 2023. A eux de décider, car en 2023 nous aurons une solution référencée Ségur. Nous allons cette fois déposer notre dossier ».
La vague 2 du Ségur va concerner la cybersécurité. Trente exigences ont déjà été publiées..
Ségur numérique : réouverture du guichet référencement pour les logiciels des médecins de ville, médecins spécialistes compris
Comme annoncé, l’Agence du Numérique en Santé prolonge ce 10 octobre le dispositif de référencement Médecins de Ville pour permettre aux éditeurs de logiciels non encore référencés de déposer un dossier pour valider leur conformité «Ségur». Le tour des logiciels de médecins spécialistes, viendra le 2 novembre, sans obligation de développer un VSM (Volet de synthèse médical).
Ce dispositif rendra éligible aux exigences du Forfait structure 2023 des médecins les solutions concernées, en permettant de valider l’indicateur référencement Ségur du volet 1. Pour être référencés, ces logiciels de gestion de cabinet (LGC) à destination des médecins de ville de toutes spécialités doivent respecter les exigences techniques, fonctionnelles et ergonomiques du Ségur du numérique en santé.
Référencé mais plus éligible au financement de la mise au jour.
Comme il s’agit en quelque sorte d’une session de rattrapage, ces solutions ne seront pas éligibles au financement de la mise à jour par le Ségur du numérique en santé car le guichet de financement est fermé pour le dispositif SONS Vague 1,
Téléconsultation : la fin du 100% et un remboursement de plus en plus encadré
La prise en charge à 100% des téléconsultations prend fin ce 30 septembre. Ce remboursement institué à titre dérogatoire avait été prolongé après le 31 décembre 2021. L’Assurance maladie vient en outre de préciser que les arrêts maladies prescrits après téléconsultation devait provenir uniquement d’un médecin traitant et le PLFSS 2023 présenté au dernier conseil des ministre prévoit un agrément des plates-formes de téléconsultation.
On voudrait parfois être petite souris (l’animal qui passe par les trous !) pour entendre les discussions et les pressions dont doit faire l’objet l'activité de téléconsultation, entre l’administration (Assurance maladie principalement), les représentants des médecins et l’industrie des start-ups, pourtant chère au gouvernement.
Depuis que l’acte de téléconsultation a été reconnu, de nombreuses starts up soutenues parfois par des groupes important,s se sont en effet lancées sur le créneau.
Celles-ci ont connu leur heure de gloire pendant les différents confinement de la pandémie Covid,
Depuis, le nombre de téléconsultations s’est réduit et les plates-formes ont multiplié les partenariats tout en cherchant à recruter de nouveaux professionnels de santé.
Leader des bornes et des télécabines, Medadom noue des alliances avec les pharmacies, les entreprises et les collectivités pour déployer ses solutions.
Livi a élargi son offre aux téléconsultations avec des psychologues et vient d’annoncer un accord avec Malakoff Humanis et le groupement de pharmaciens indépendants Giphar pour pratiquer des bilans cardiologiques de prévention par un entretien à la fois digital et physique.
Quant au dernier partenariat signé par Medaviz, très actif dans les territoires, avec l’assureur Qiti, il porte sur les soins des expatriés.
Par ailleurs, nombre de médecins travaillant souvent à temps partiel pour les plates-formes y trouvent un complément de revenus et une liberté d’horaires appréciés.
Certains spécialistes n’hésitent pas à se regrouper au sein d’Equipe de soins spécialisées (ESS, introduites par la loi du 24 juillet 2019) pour recevoir les patients envoyés par les généralistes et pratiquer des téléexpertises (également prises en charge). Bref , ces nouvelles pratiques bousculent.Reprise en main
Depuis plusieurs mois, après avoir loué et encouragé les téléconsultations au plus fort de la pandémie, les instances professionnelles et administratives font œuvre de prudence.
Au printemps dernier, l’Assurance maladie, soutenu par le CNOM a diffusé une charte des bonnes pratiques
Et cette fois le projet de loi sur le financement de la sécurité sociale (PLFSS) de 2023 va plus loin dans le contrôle de ce secteur par les pouvoir publics avec en arrière plan la crainte d’explosion des dépenses. Le paragraphe « Agrément des sociétés de téléconsultation » du PLFSS affiche trois exigences : exercer sous la forme d’une société commerciale ayant pour objet de proposer des téléconsultations médicales, ne pas être sous le contrôle d’une personne physique ou morale telle que fournisseur, distributeur ou fabricant de produits de santé ( hors objets connectés) et enfin respecter les règles relatives à la protection des données de santé. A suivre.Ségur numérique : les médecins ont jusqu’au 30 novembre pour commander leur logiciel référencé
 Les médecins généralistes et spécialistes ont jusqu’au 30 novembre pour commander aux éditeurs la version « référencée Ségur » de leur logiciel, rappelle l’Agence du numérique en santé dans une communiqué publié sur son site. Ce qui leur permettra de bénéficier des financements du Ségur numérique et de « sécuriser » leur forfait structure 2022 en respectant leurs obligations réglementaires.Pour les logiciels non encore référencés, le dispositif va être prolongé, comme on l'apprend le 22 septembre.
Les médecins généralistes et spécialistes ont jusqu’au 30 novembre pour commander aux éditeurs la version « référencée Ségur » de leur logiciel, rappelle l’Agence du numérique en santé dans une communiqué publié sur son site. Ce qui leur permettra de bénéficier des financements du Ségur numérique et de « sécuriser » leur forfait structure 2022 en respectant leurs obligations réglementaires.Pour les logiciels non encore référencés, le dispositif va être prolongé, comme on l'apprend le 22 septembre.
C’est la course au référencement et aux commandes des nouvelles version chez les éditeurs.
Au 5 septembre, 14 logiciels de gestion de cabinet ont été référencés, dont les plus diffusés comme (par ordre d’entrée en scène) Medistory, Crossway, Hellodoc, Axisanté, Doctolib Médecin, Dr Santé, Weda, MLM, etc.
Parallèlement à cette procédure de référencement, les éditeurs qui sont aidés à hauteur de 430 euros TTC par utilisateur installé, doivent obtenir une commande de la part des médecins. Une démarche très codifiée sur un formulaire fourni avec une signature électronique pour authentification (présence de la carte CPS). La commande déclenche un premier acompte de 30% pour l’éditeur. Le solde étant lié à l’usage des nouvelles fonctions. Voir l’article de Buzz Médecin il y a un an
La date limite d’envoi de ces commandes a été repoussée jusqu’au 30 novembre comme l’a annoncé Buzz Médecin début juillet .
Début septembre, 37% des médecins équipés de logiciels référencés avaient renvoyé ce formulaire. Mais, le taux est différent d’un éditeur à l’autre.
La procédure a été automatisée au maximum et la campagne a démarré avant même le référencement.
Chez Cegedim Santé, où une équipe dédiée Ségur a été mise en place, le parc Crossway, sensibilisé depuis plusieurs mois, a commandé à 100% en utilisant l’espace client. « Les fonctionnalités ont été mises en avant ainsi que les avantages financiers allant jusqu’à 5350 euros sur les années 2022 et 2023 ; les médecins n’ont guère hésité ». La démarche est en cours pour MLM, Mediclick et Medimust.
Chez Weda, une fenêtre pop-up rappelle depuis mai, à l’ouverture du logiciel, la nécessité de commander la version Ségur, jusqu’à ce que l’utilisateur s’y soit plié. Un espace a été créé pour les bons de commandes et à la mi-septembre, 7000 bons ont été recueillis et 300 pour les MSP.
Chez Prokov, même utilisation de pop-up; lors de la commande, la CPS est détectée et permet la signature. La moitié des utilisateurs de Medistory 4 avait basculé à la mi-septembre.Mises à jour et formations gratuites pour les médecins à faire avant le 28 avril 2023
Le Ségur finançant la mise à jour du logiciel des médecins de ville "vers des versions compatibles avec Mon espace santé et l'ensemble des services socles du numérique en santé", les médecins n’ont rien à débourser pour autant qu’ils soient abonnés à la maintenance.
Dans le cas de Prokov qui fait payer ses nouvelles versions mais n’exige pas d’abonnement à la hotline, il reste encore un certain nombre de médecins sous Medistory 3 qui n’est plus maintenu. Dans ce cas, il leur a été proposé de migrer sous Medistory 4 référencé Ségur avec 50% de remise. Et il faut bien le reconnaître, le Ségur a boosté les ventes ! Le but recherché n’était-il pas aussi que tous les médecins travaillent avec les versions les plus actualisées de leur logiciel…
Reste que tout cela prend du temps. Ce sera au médecin de télécharger la nouvelle version Ségur. Pour les logiciels en ligne, la version Ségur sera en ligne pour les médecins ayant passé commande, les autres continueront à utiliser l’ancienne.
Les éditeurs se sont également engagés à assurer la formation des médecins à l’utilisation des nouvelles fonctionnalités : accès à l’Espace santé, échanges de messages avec les patients, e prescription, appli Carte Vitale, nouveau DMP, Pro Santé Connect. Les éditeurs ont prévu des plates-formes de e-learning, ou des" tutos" (six tutos chez Prokov avec une question finale pour savoir si l’on a compris).
Les services ne sont cependant pas encore tous opérationnels . L'usage de l'appli Carte Vitale est encore limité à 8 départements, le service d'identification ProSanté Connect est resté indisponible du 13 au 14 aout dernier...
En tout état de cause, les mises à jour devront être achevées avant le 28 avril 2023.
Dernière minute : Ou plutôt devraient car dans un esprit de soutien aux éditeurs qui n'ont pas encore obtenu leur référencement, l’Agence du Numérique en Santé précise dans un communiqué du 22 septembre qu'elle "prolongera prochainement le dispositif pour le couloir Médecin de Ville, selon des modalités exactes qui seront précisées dans les prochains jours, pour permettre aux éditeurs de logiciels non encore référencés de valider leur conformité « Ségur ». Ce dispositif rendra éligible aux exigences du Forfait structure 2023 les solutions concernées"Paymed : le tiers payant défend l’intérêt des professionnels de santé jusqu’au recouvrement
De retour pendant la campagne présidentielle, le tiers payant généralisé est de nouveau à l’ordre du jour. Dans ce contexte, la démarche de Paymed qui vise à défendre les professionnels face à un système qui a été pensé pour les payeurs, reprend tout son bien -fondé. Objectif : favoriser l’accès aux soins tout en préservant les intérêts des professionnels de santé, avec en option un service de gestion des impayés.
Le tiers payant intégral généralisé est, pour les médecins, un serpent de mer qui réapparait souvent en période électorale car il a la faveur de la majorité des Français très attachés à la « gratuité » des soins !
On se rappelle que la réforme voulue par François Hollande et Marisol Touraine et qui était une mesure phare de la loi de santé de 2016, avait été ajournée. Ce qui a été adopté dans le PLFSS 2021, c’est une généralisation pour les soins du panier 100% santé (dentaires, optiques et auditifs) dans le cadre de la réforme 100% santé. L’ancien ministre de la santé Olivier Véran s’étant également dit prêt à l’imposer, le 100% santé a été souvent vu par les professionnels de santé comme le cheval de Troie du tiers payant généralisé.
Depuis janvier 2022, le tiers payant obligatoire s’applique dans certains cas :accident du travail, maladie professionnelle, dépistage organisé du cancer, contraception pour les moins de 26 ans, etc.30% des patients ont du mal à avancer les frais médicaux
Il n’en demeure pas moins que les médecins sont sensibles au fait que 30% des patients ont du mal à avancer les frais médicaux.
Mais subsiste la crainte d’une usine à gaz où les professionnels de santé doivent signer des conventions avec chaque assurance complémentaire.
Certes, les Assurances maladies complémentaires (AMC), évidemment favorables à la généralisation du tiers payant, se sont organisées et ont travaillé avec le GIE SESAM Vitale pour développer le service IDB (Information Droits Bénéficiaire). Ce service permet au professionnel de santé de s’assurer en temps réel que le bénéficiaire des soins est bien connu de l’AMC (comme ils le font pour l’AMO avec ADRi). L’identification se fait à partir du Datamatrix présent sur l’attestation (le plus souvent papier) tiers payant AMC du patient .
Une douzaine de logiciels métier ont aujourd’hui intégré ce service sous le nom de TP AMC (ou sel AMC) avec une double fonction : identifier les droits AMC du patient et calculer le montant de la prise en charge AMC. Dans la réalité, ils sont surtout utilisés dans les centres de santé et les MSP.
Car sur le terrain le 1/3 payant intégral décolle lentement : 13% des médecins généralistes et 6% des spécialistes le pratiquent.
Créé en 2019 par plusieurs syndicats de médecins (SML et CSMF), de dentistes, de pharmaciens (FSPF), de kinésithérapeutes, rejoint par les orthophonistes (FNO) et les audioprothésistes, Paymed a bien identifié ces obstacles.
Agréé OCT (organisme concentrateur de FSE), s’appuyant sur l’expérience de Santeffi (filiale du Crédit Agricole) auprès des pharmacies, Paymed a recherché dès l’origine un accord global avec l’inter AMC c’est-à-dire l’ensemble des assurances complémentaires, pour éviter aux PS d’être obligés de s’engager en signant une convention avec chaque mutuelle. Accord encore en cours de discussion. De toute façon, les abonnés de Paymed sont accompagnés au conventionnement grâce au référencement des organismes payeurs (1600 organismes référencés) avec une grande vigilance sur le respect des conventions et des engagements.Suivi des factures jusqu'à l'option gestion des impayés
Mais l’originalité de la démarche est d’apporter une solution simple à la délégation de paiement offerte au patient par le professionnel.
La société Paymed est en effet un établissement de paiement agréé ce qui permet un paiement unique quel que soit la domiciliation bancaire du professionnel.
« Nous apportons aux professionnels de santé la certitude du paiement et la simplicité, explique Paul-Henri Cheminal, directeur général de la société, le flux Paymed s’intègre dans le logiciel métier à la place des flux de télétransmission. On paramètre le logiciel. Le médecin reçoit des statistiques et un suivi d’activités. Nous prenons en charge chaque facture, de la télétransmission au pointage bancaire jusqu’à l’encaissement. »
Dans l’offre de base, baptisée « alternative libérale au tiers payant » qui compte un millier de clients, le pointage et le rapprochement bancaire sont prévus et le professionnel reçoit sur son tableau de bord de suivi, des conseils personnalisés et des explications pour traiter ses impayés.
Avec le service « gestion des impayés », une étape supplémentaire est franchie : Paymed paye directement au médecin les FSE télétransmises (à J+1 ou J+6 selon l’option choisie) et se substitue à lui pour traiter les rejets et relancer les organismes payeurs. Le professionnel dispose d’un interlocuteur unique.
« Les pertes ont été chiffrées montrant que cet abonnement supplémentaire est vite rentable ». 300 clients y ont souscrit.
Paymed propose également un service e-paiement qui avait été mis gratuitement à la disposition des médecins pour les téléconsultations pendant les confinements. Pas besoin de lecteur de carte, le patient reçoit un lien de paiement sans avoir besoin de s’inscrire sur une plate-forme.Alternative libérale 60 euros/mois (36 pour les auxiliaires)
Gestion des impayés remise de 20% jusqu’au 30 septembre soit 127,20 euros/mois
e-paiement 40 cts par facture de 25 euros. Sans engagement.
https://www.paymed.proCommande des mises à jour logicielles « Ségur » : la date limite repoussée au 30 novembre 2022
 L’Agence du numérique en santé (ANS) annonce dans un communiqué du 27 juin que la date limite de recueil de commandes des professionnels de santé pour les mises à jour « Ségur » est désormais fixée au 30 novembre (au lieu du 15 juillet). La date limite d’installation des logiciels « Ségur » est ainsi repoussée au 28 avril 2023.
L’Agence du numérique en santé (ANS) annonce dans un communiqué du 27 juin que la date limite de recueil de commandes des professionnels de santé pour les mises à jour « Ségur » est désormais fixée au 30 novembre (au lieu du 15 juillet). La date limite d’installation des logiciels « Ségur » est ainsi repoussée au 28 avril 2023. Le rapport d’étape établi pour le Ségur numérique en santé révèle qu’au 15 juin, date limite de dépôt des candidatures au référencement pour les logiciels (catégories biologie médicale, radiologie, hôpital, médecins de ville), l’ANS avait reçu 130 dossiers de preuves complet.
66 des solutions sont déjà validées au 27 juin dont 4 logiciels médecins : Medistory 4, Crossway 24.00, Hellodoc 6 et Tamm 2022 (entre le 30 mai et le 20 juin). Voir le précédent article
La dynamique de prise de commandes se met en place avec plus de 40 000 commandes signées par les professionnels de santé, se félicite l’ANS
Néanmoins, pour permettre à tous les éditeurs référencés ou qui vont l’être, de déployer les mises à jour « Ségur » à tous leurs utilisateurs, le « calendrier de la vague 1 – ainsi nommée par l’ANS- va être étendu :
- Date limite de recueil des commandes auprès des PS au 30 novembre 2022
- Date limite d’installation des mises à jour au 28 avril 2023
Un ouf de soulagement pour les éditeurs et leurs clients surtout à l'approche des congés d'été....
Les nouvelles dates ont été publiées au Journal Officiel du 3 juilletMedistory et Crossway, les premiers logiciels médecins référencés Ségur arrivent.
 Prokov Editions (groupe Equasens) a été le premier à annoncer l’obtention du référencement Ségur le 30 mai pour Médistory 4, bientôt suivi le 7 juin par Cegedim Santé pour Crossway 24. et le 13 juin par CompugroupMedical pour Hellodoc. Après cette étape, les médecins doivent demander la mise à jour à leur éditeur. Les éditeurs avaient, rappelons-le, en principe jusqu’au 15 juin pour déposer les dossiers de preuves nécessaires à ce label.
Prokov Editions (groupe Equasens) a été le premier à annoncer l’obtention du référencement Ségur le 30 mai pour Médistory 4, bientôt suivi le 7 juin par Cegedim Santé pour Crossway 24. et le 13 juin par CompugroupMedical pour Hellodoc. Après cette étape, les médecins doivent demander la mise à jour à leur éditeur. Les éditeurs avaient, rappelons-le, en principe jusqu’au 15 juin pour déposer les dossiers de preuves nécessaires à ce label.155 points d’exigences fonctionnelles
Pour ce référencement qu’il a été le premier logiciel de gestion de cabinet (LGC) à obtenir, le leader dans l’environnement Apple, Medistory, a dû intégrer 155 points d’exigences fonctionnelles. Comme Crossway après lui ou Hellodoc et bientôt Axisanté dans sa version en ligne. Sachant qu’un certain nombre d’exigences étaient déjà opérationnelles dans ces logiciels. Pour l'éditeur, il s'agit aussi de préserver l'ergonomie et la fluidité de sa solution.
Dans un logiciel référencé Ségur l’utilisateur va donc trouver :
- Pro Santé Connect : C’est la principale nouveauté. Les professionnels de santé pourront s’authentifier dans leur logiciel via Pro Santé Connect avec une e-CPS (application mobile) ou avec une carte CPS. Avec des identités fournies par l’annuaire Santé qui puise dans les répertoires RPPS et FINESS, Pro Santé Connect doit permettre de s’authentifier une seule fois de manière sécurisée à tous les services de la e-santé destinés aux professionnels de santé.
- Appli Carte Vitale : intégrée aux logiciels, cette application téléchargée par les assurés (au fur et à mesure de son déploiement dans les départements) leur permet d’accéder à différents services. Le praticien grâce à un QR code généré sur l’application du patient, dispose quant à lui des informations nécessaires à la prise en charge de la consultation (et de la téléconsultation)
- INSi : l’appel au téléservice qui permet de récupérer et de vérifier l'identité nationale de santé (INS) du patient se fait automatiquement dans le logiciel.
- DMP : le dossier médical partagé est encore plus intégré et le VSM, le Volet de Synthèse Médicale documenté par le médecin traitant est automatique et déposé en 1 clic dans le DMP du patient dans Mon Espace Santé
- ePrescription : Au moment de l’édition de la prescription un QR code est imprimé et l’ordonnance est déposée sur des serveurs dédiés sécurisés afin de dématérialiser la prescription entre les médecins, les pharmaciens et les professionnels prescrits. Cette fonctionnalité n'existait qu'à titre expérimental.
- Messagerie Sécurisée de Santé. La Messagerie Sécurisée de Santé permet les échanges sécurisés et confidentiels entres professionnels de santé, et va offrir désormais la possibilité d’écrire directement au patient.
Prokov Éditions a élargi l’offre en proposant, la Messagerie de Santé MédiStory (adresse@medistory.mssante.fr)! : plus pratique et sans paramétrage, elle est activable à distance, partageable avec les professionnels habilités tout en proposant des fonctions organisationnelles indispensables aux cabinets de groupe et MSP. Crossway et Hellodoc sont opérateurs Mailiz,, l'autre nom de MSSanté.Ces trois premiers logiciels référencés seront diffusés dès cet été après demande des utilisateurs authentifiés par carte CPS.
Cegedim Santé rappelle que la mise à jour est prise en charge par l’état et permettra de toucher le forfait structure (2800 euros) versés automatiquement. Crossway est aussi référencé pour les Centres de Santé.
D’autres logiciels devraient suivre. Cegedim Santé précise avoir déposé les dossiers de preuve pour ses autres logiciels, MonLogicielMédical, Medimust et Mediclick. CGM attend le label Ségur pour Axisanté en ligne très prochainement.Suivre l'actualité des solutions référencées sur le site de l'ANS.
Innovations Vidal : des tableaux de bord intelligents pour l’analyse des traitements et des effets indésirable
Vidal présentait à Santexpo de nouvelles interfaces graphiques intelligentes pour une faciliter et accélérer la décision thérapeutique. Ces modules très visuels sont prêts à être intégrés dans les logiciels à l’hôpital comme dans les cabinets médicaux. Buzz Medecin a été séduit.
Les médecins qui utilisent une base de données de médicaments dans le cadre d’un Logiciel d’aide à la prescription (LAP), doivent faire jouer les interactions et contre-indications pour sécuriser leur ordonnance. Une étape souvent jugée si fastidieuse que certains se décident à « décrocher » pour gagner du temps…Ce qui n’est pas le but recherché par la HAS, promoteur des LAP !
Vidal propose aujourd’hui à ses utilisateurs, des tableaux graphiques intelligents beaucoup plus attractifs.
Avec le nouveau module d'analyse médicament-médicament, les interactions et les redondances sont clairement visualisées et les alertes mieux prises en compte.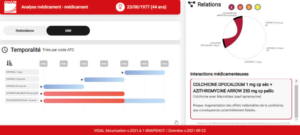
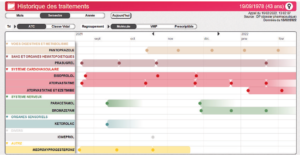 L’historique médicamenteux d’un patient apparait lui aussi comme un ensemble de lignes colorées que l’on peut parcourir
L’historique médicamenteux d’un patient apparait lui aussi comme un ensemble de lignes colorées que l’on peut parcourir
Premier à avoir intégré ce module, le logiciel Efficience d’iCanopée, qui permet aux logiciel de gestion de cabinet de se connecter au DMP et aux téléservices, puise dans les données de l’historique des remboursements de l’Assurance Maladie pour en faire une présentation visuelle très efficace.
Intégré à votre LGC, ce sont vos propres prescriptions qui apparaitront.
Cette synthèse graphique et interactive est un atout pour la prise en charge du patient.Les effets indésirables sont également visualisés sous forme de pavés colorés avec indication de leur fréquence. C’est le moment d’un dialogue avec le patient qui émet des plaintes.
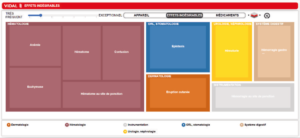
Si l’on prend l’exemple d’un patient qui absorbe 18 médicaments et présente des effets digestifs indésirables, on comprend vite l’intérêt de cette présentation exhaustive pour repérer les produits en cause. Et préconiser arrêt diminution ou substitution.
Intégrés aux logiciels métiers des praticiens, ces nouveaux modules devraient apporter un gain de temps à leurs utilisateurs au cabinet comme à l’hôpital ,notamment dans le cadre de la conciliation médicamenteuse.Echanges entre confrères : les messageries instantanées déploient leurs avantages
Plus simple à utiliser que la messagerie internet, convivial et dans l'air du temps, c’est le mode chat (tchat), c’est-à-dire la messagerie instantanée sécurisée sur ordinateur et application smartphone dont les offres se multiplient pour les communications entre professionnels de santé et la coordination entre professionnels. Avec à la clé des services d’adressage de patient et de téléexpertise. Tour d'horizon à Santexpo.
 Les messageries instantanées sécurisées (ou chat ) vont-elles réussir à réaliser le vieux rêve de la santé numérique : dématérialiser et fluidifier la coordination ville-hôpital ainsi que les échanges et discussions entre confrères, de manière sécurisée? Alors que l’Agence du numérique en santé (ANS) pousse encore l’utilisation de la messagerie sécurisée de santé (MSSanté), élément clé du nouvel Espace numérique de santé, on a vu à Santexpo fleurir les offres de chat sécurisé qui offre des avantages de simplification. Et dont les habitués de WhatsApp possèdent déjà tous les codes. Pour attirer les professionnels de santé en nombre et se développer rapidement, ces chats vont s’intégrer dans les logiciels métiers, les plates-formes de prise de rendez-vous ou encore sur des applications déjà populaires dans le monde de la santé.
Les messageries instantanées sécurisées (ou chat ) vont-elles réussir à réaliser le vieux rêve de la santé numérique : dématérialiser et fluidifier la coordination ville-hôpital ainsi que les échanges et discussions entre confrères, de manière sécurisée? Alors que l’Agence du numérique en santé (ANS) pousse encore l’utilisation de la messagerie sécurisée de santé (MSSanté), élément clé du nouvel Espace numérique de santé, on a vu à Santexpo fleurir les offres de chat sécurisé qui offre des avantages de simplification. Et dont les habitués de WhatsApp possèdent déjà tous les codes. Pour attirer les professionnels de santé en nombre et se développer rapidement, ces chats vont s’intégrer dans les logiciels métiers, les plates-formes de prise de rendez-vous ou encore sur des applications déjà populaires dans le monde de la santé.PandaLab : des établissements et structures aux cabinets libéraux
Racheté en 2020 par Pharmagest devenu Equasens, PandaLab, qui existe depuis 5 ans, avait pris un peu d’avance, avec 18 000 utilisateurs dans 150 établissements et structures (MSP, CPTS, communautés professionnelles territoriales de santé). Autour de la messagerie instantanée pour les échanges informels, se sont développée des modules pour la prescription, le parcours du patient, la visioconférence et un suivi en oncologie. Les récentes acquisitions de logiciels métiers médicaux par Equasens vont faciliter son ouverture vers la médecine de ville : PandaLab est déjà intégrée dans Medilink (ex Chorus) et devrait l’être bientôt dans Medistory. La nouveauté 2022, c’est Panda Tilt avec des fonctions d’adressage d’un patient à un confrère, la demande d’avis d’expert c’est-à-dire la téléexpertise, avec sa facturation puisqu’elle est aujourd’hui prise en charge et la demande d’examen. Toutes les demandes sont structurées. Le coût reste modique pour les professionnels de santé : 50 euros HT/an et par utilisateur (la secrétaire doit prendre un compte).
Doctolib Team et Maiia chat, ouvertes gratuitement à tous les professionnels de santé
« L’adressage, c’est la fonction essentielle pour les médecins. Envoyer un patient à un confrère en joignant les documents utiles, comme sur WhatsApp et prendre un
 rendez-vous sur les créneaux ouverts aux confrères, explique-t-on chez Cegedim Santé qui a dévoilé Maiia Chat à Santexpo. Dès la mi-juin, Maiia chat sera inclus dans tous les logiciels de Cegedim santé (Crossway, MonLogicielMedical, Mediclick, Medimust) qui disposent déjà de Maiia agenda. Synchronisé au LGC, le chat permet de sélectionner et d’échanger une fiche patiente en direct.
rendez-vous sur les créneaux ouverts aux confrères, explique-t-on chez Cegedim Santé qui a dévoilé Maiia Chat à Santexpo. Dès la mi-juin, Maiia chat sera inclus dans tous les logiciels de Cegedim santé (Crossway, MonLogicielMedical, Mediclick, Medimust) qui disposent déjà de Maiia agenda. Synchronisé au LGC, le chat permet de sélectionner et d’échanger une fiche patiente en direct.
S’appuyant sur les annuaires officiels, Maia Chat est gratuite pour tous les professionnels ayant un numéro RPPS, qui pourront s’inscrire en ligne et y seront invités par les utilisateurs. Un médecin généraliste invitera ses correspondants, comme sur les réseaux sociaux. Ce nouvel outil, plateforme collaborative de santé, va se révéler utile à la coordination des soins autour d’un patient, facilitant son parcours de soins Un partenariat SAS (service d’accès aux soins) pour les urgences est en cours. Les CPTS et autre MSP sont concernés . Enfin, l’avis de confrère pourra être sollicité avec la possibilité de facturer les nouveaux actes de téléexpertise.
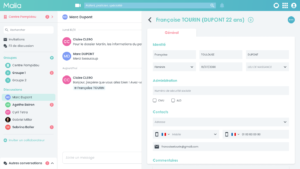
Une évolution indispensable pour Cegedim Santé sachant que Doctolib a présenté dès le mois de mars au CMGF (congrès médecine générale France) Doctolib Team, sa nouvelle messagerie instantanée gratuite, ouverte elle aussi à tous les professionnels de santé abonnés ou non à Doctolib (annuaire de 400 000 PS certifiés).
Intégrée au logiciel Doctolib Médecin ou à l’agenda, l’échange de documents ou l’adressage sont encore plus rapides, avec possibilité de prendre rendez-vous pour le patient dans les créneaux réservés . Doctolib met en avant son réseau de 110 000 professionnels de santé utilisateurs et sa présence dans 260 hôpitaux où Doctolib Team peut être interfacé avec la GAD (la gestion administrative des malades). La téléexpertise arrivera avant la fin 2022. Les données sont chiffrées de bout en bout, insiste -t-on chez Doctolib.
C'est d'ores et déjà un succès puisque Doctolib Team annonce (communiqué du 30 mai) 160.000 utilisateurs, 520.000 messages échangés (dont 142.000 en avril), 4500 discussions autour d'un cas patient créées. Huit CPTS l'ont également adoptée.
CompugroupMedical, autre leader du marché, avoue un peu de retard mais promet aussi un chat Clickdoc intégré dans son agenda Clickdoc diffusé dans tous ses logiciels (Hellodoc, Axisanté)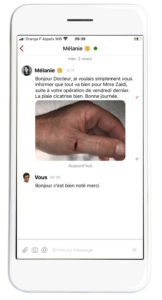
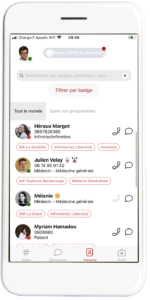 Notons enfin que 360 medics, moteur de recherche à la connaissance médicale, utilisé par 250 000 soignants en France, a lancé il y a un an la messagerie bipper comme outil de coordination des soins. 360 medics a levé, en septembre 2021, 10 millions d’euros pour la développer.
Notons enfin que 360 medics, moteur de recherche à la connaissance médicale, utilisé par 250 000 soignants en France, a lancé il y a un an la messagerie bipper comme outil de coordination des soins. 360 medics a levé, en septembre 2021, 10 millions d’euros pour la développer.En résumé : dès lors que l’on est suffisamment diffusé dans le milieu médical et que l’on dispose d’une plate-forme, que ce soit par le biais de son parc informatique, de son agenda en ligne ou de son application, la messagerie instantanée sécurisée apparait comme la bonne solution à proposer aux professionnels de santé.
Pour la coordination des soins, la discussion autour de cas patient, la communication entre professionnels, les demandes d’avis, l’adressage, etc. Tout en gagnant du temps. Les médecins devraient logiquement être séduits...
Face à ce monde des chats en expansion, on peut imaginer que la messagerie classique continuera son office pour la réception des résultats de laboratoire, des comptes rendus d’hospitalisation, etc. Et demain les échanges avec les patients ?Pandalab 50 euros HT/an https://pro.pandalab.fr
Doctolib Team est gratuit pour les médecins sur inscription info.doctolib.fr/doctolib-team
Maiia chat sera également gratuite https://suite.maiia.com/blog-maiia/messagerie-securisee-de-sante-4-raisons-de-passer-a-linstantane
bipper est commercialisée auprès des structures de soins www.bipper.io
Tests de logiciels et matériels pour médecins & cabinets médicaux
28
Nov
2022
21
Nov
2022
10
Oct
2022
30
Sep
2022
13
Juil
2022
27
Juin
2022
17
Juin
2022
30
Mai
2022


